Демодекоз у мужчин
Демодекозная инфекция встречается как у женщин, так и у мужчин, вне зависимости от возраста или расовой принадлежности. Она не имеет отличительных особенностей в течении, прогнозе, симптоматике и причинах развития. Терапия назначается в индивидуальном порядке, но, как правило, является одинаковой для всех гендеров. Отличия могут касаться только дозировки лекарственных средств.
Демодекоз у женщин
Согласно статистическим данным, женщины болеют демодекозом в 4 раза чаще, чем мужчины. Научного объяснения этим сведениям нет, но многие склоняются к гормональной теории. Она основана на том, что вследствие регулярного всплеска гормонов (менструальный цикл, беременность), представительницы женского пола больше склонны к стрессам и иммунодефицитным состояниям. Клиническая картина заболевания является стандартной и включает в себя:
- Кожная сыпь разной степени выраженности;
- Зуд, болезненность и дискомфорт в поврежденном месте;
- Повышенная выработка кожного сала;
- Боль в глазах, ощущение инородного тела.
Схема лечения демодекоза для женщин является стандартной. Она состоит из диеты, длительного приема медикаментов и использования специальных уходовых средств (масла, лосьоны, крема и прочее) для профилактики рецидива и закрепления терапевтического результата.
Часто задаваемые вопросы наших пациентов в интернете о трофической язве
Чтобы эффективно лечить незаживающие раны на ногах, необходимо разобраться, как появились такие раны. Длительно незаживающие раны на ногах могут образовываться вследствие ряда совершенно различных патологий, и каждая требует своего, специфического лечения.
Прежде, чем начинать лечить длительно незаживающие раны в домашних условиях, нужно выяснить причину появления таких ран. Чаще всего это:
- Сахарный диабет.
- Облитерирующий атеросклероз.
- Хроническая венозная недостаточность.
Если Вы хотите вылечить длительно незаживающие раны, то помимо местного использования мазей, необходимо заниматься основной патологией, вызвавшей проблему.
Чем обработать глубокую рану необходимо задать доктору на очной консультации. Лечить такие раны самостоятельно, с помощью интернета может быть чревато прогрессированием процесса и развитием жизнеугрожающего состояния.
Если появились и длительно не проходят «болячки» на ногах, избавиться от них поможет, как правило, только врач. Длительно незаживающие раны, зачастую, признак серьёзной патологии, требующей специфического лечения.
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Инфекция день за днем
Патогенез легионеллеза можно описать следующим образом. Попав с током вдыхаемого воздуха в дыхательные пути, легионеллы проникают внутрь макрофагов и моноцитов в альвеолах легких, где начинают реплицироваться. Активированные Т-клетки производят лимфокины, стимулирующие повышенную противомикробную активность макрофагов. Эта клеточно-опосредованная активация позволяет остановить внутриклеточный рост бактерий. Большое значение, которое имеет в течении заболевания клеточный иммунитет, объясняет, почему болезнь легионеров чаще развивается у иммунонекомпетентных пациентов. Гуморальный иммунитет играет второстепенную роль в ответе организма на инфицирование легионеллами.
Легионеллы несут ответственность за две самостоятельные нозологические единицы: болезнь легионеров и болезнь Понтиака (понтиакская лихорадка). Первая характеризуется развитием пневмонии. Вторая, нелегочная форма легионеллеза, представляет собой краткосрочное заболевание (2–5 дней) средней тяжести, которое проявляется высокой температурой и миалгией. Болезнь Понтиака, в отличие от болезни легионеров, чаще развивается у молодых и здоровых людей. Она не вызывает озабоченности специалистов: понтиакская лихорадка имеет легкое течение и не требует лечения.
Намного тяжелее проходит болезнь легионеров. Инкубационный период легионеллеза колеблется от 2 до 10 дней. Для этой патологии характерно наличие продромального периода: за 1–2 дня до начала стадии клинических проявлений больные испытывают легкую головную боль и миалгию. Острая стадия сопровождается значительным повышением температуры (в среднем 38,8–40,5°С) и лихорадкой.
Кашель, присутствующий в 90 % случаев, в начале заболевания непродуктивный, но по мере прогрессирования становится влажным. Другие легочные проявления включают одышку, боль в груди, кровохарканье, присутствующее у третьей части больных.
Желудочно-кишечные симптомы легионеллеза: тошнота, рвота, водянистый понос, боль в животе и анорексия. Неврологические проявления включают головную боль, сонливость, энцефалопатию, часто — изменения психического состояния. Кроме того, для болезни легионеров характерны миалгии. Отметим, что нелегочные симптомы ярко проявляются на начальных стадиях заболевания.
Болезнь легионеров может протекать по‑разному. Одни пациенты хорошо отвечают на антибактериальное лечение и быстро идут на поправку, в то время как у других развивается тяжелая, длительная пневмония, плохо поддающаяся терапии. Наиболее опасны нозокомиальные пневмонии: уровень смертности в таких случаях приближается к 50 %. Самая частая причина летального исхода — прогрессирующая дыхательная недостаточность. Исход заболевания во многом зависит от сопутствующих заболеваний пациента и, конечно, своевременного начала антибиотикотерапии.
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
- отсутствие аппетита, крики и громкий плач у грудничков и новорожденных;
- вздутие живота;
- ощущение сухости во рту.
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких1:
- частые респираторно-вирусные заболевания;
- постоянный приступообразный кашель с густой и плохо отделяемой мокротой;
- склонность к воспалению легких и бронхитам на фоне ОРВИ*;
- жесткое дыхание, появления свистящих хрипов при простудах и вирусных заболеваниях;
- появление одышки, признаков гипоксии;
- снижение веса, авитаминозы;
- изменение формы грудной клетки, которая приобретает вид лодочного киля, может становиться бочкообразной;
- ногтевые пластины, кончики пальцев приобретают вид барабанных палочек.
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится «жирным», могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
У детей кишечная форма муковисцидоза протекает с повышенной вязкостью слюны и сильной жаждой. Аппетит может быть снижен из-за нарушения пищеварения, постоянных болей в животе и метеоризма. С первых дней жизни ребенок может страдать кишечной непроходимостью, которая обусловлена нехваткой фермента трипсина, отвечающего за расщепление белков. В результате в тонком кишечнике происходит накопление мекония — плотной, густой массы темно-коричневого цвета. У ребенка появляются запоры и частые срыгивания, возможно возникновение рвоты. Помимо симптомов со стороны желудочно-кишечного тракта (ЖКТ) заболевание может сказываться на общем состоянии организма, поскольку качественное питание оказывает прямое влияние на развитие ребенка. Из-за нехватки полезных веществ могут появляться слабость, ломкость костей, ухудшаться состояние кожи, ногтей, волос1.
Смешанная форма заболевания характеризуется сочетанием поражения кишечника и бронхолегочной системы. Это проявляется и в симптомах: люди со смешанной формой муковисцидоза страдают от частых вирусных заболеваний, затяжного кашля и одновременно от нарушения пищеварения, метеоризма1.
Независимо от формы болезни одним из частых симптомов муковисцидоза является соленый вкус кожи больного. Это объясняется повышенным содержанием хлоридов в поте и на протяжении долгого времени являлось ключевым признаком для постановки диагноза1.
Что такое нейродермит?
Нейродермит — хроническая болезнь нейроаллергического генеза. Это рецидивирующий недуг, для которого характерны периоды обострения, ремиссии и сезонности. В моменты острого течения болезни отмечаются покраснение кожных покровов, шелушение и сильный зуд, заставляющий человека расчесывать кожу до крови. Следующая стадия — возникновение волдырей, которые сначала не отличаются по цвету от кожных покровов. Затем папулы приобретают розово-коричневый оттенок. Узелки начинают разрастаться, образуя единый очаг без четких границ. Кожа постепенно синеет, а затем краснеет. Во время ремиссии кожные покровы обесцвечиваются. Если болезнь протекает в тяжелой форме, этот период не наступает.
Важно знать! Сильный зуд заставляет человека расчесывать кожу. В ранки легко поникает гнойная или грибковая инфекция, которая может вызвать вторичное инфицирование и усугубить течение нейродермита.. Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
В острый период болезни кожная реакция сочетается с аллергическим ринитом, бронхиальной астмой или поллинозом.
Для окружающих дерматит не опасен, однако у заболевшего недуг может спровоцировать нервный срыв.
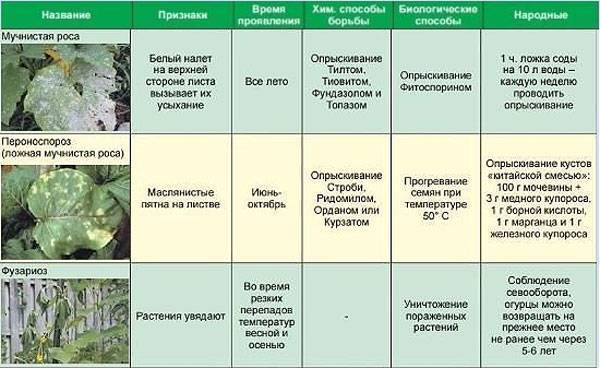
Грибы
Составляют самостоятельное царство живых организмов. Эти одно- и многоклеточные организмы живут за счет живых или отмерших частей растений. Тело грибов состоит из тонких нитей (гиф), образующих грибницу, или мицелий. Развивается грибница или внутри растений в межклеточных пространствах (ложно мучнисто-росые грибы, например, милдью винограда), или на поверхности листьев, побегов, плодов (мучнисто-росые грибы, например, мучнистая роса крыжовника). В последнем случае гифы пускают внутрь ткани растений присоски, при помощи которых гриб питается. Грибы рода Фузариум живут в сосудах растений. На грибнице одних грибов образуются шарообразные, блюдце видные или другой формы плодовые тела, в которых созревают споры. У других видов грибов споры образуются на конидиеносцах — выростах грибницы, похожих на веточки.
Споры мелкие, как пылинки, распространяются ветром, с брызгами дождя. При благоприятных условиях они прорастают. Проростки спор проникают в ткань растения, образуя грибницу.

Трофическая язва — симптомы
Трофические язвы не образуются спонтанно. Вначале появляется отечность, сопровождающаяся сильным зудом. Кожа истончается. Появляется пигментация или синюшность.
Множественные трофические язвы на ноге
Появление трофической язвы зачастую сопровождается ознобом и ночными судорогами икроножных мышц. Из-за застоя в лимфатических сосудах на остекленевшей поверхности кожи начинают появляться капельки жидкости. Далее очаги отслоившегося эпидермиса сливаются, и образуется язва с рваными уплотненными краями, вызывающая сильную боль при малейшем прикосновении. Как правило, язвенная поверхность быстро заселяется бактериями, кровоточащая язва начинает гноиться.
Виды вшей, паразитирующих на человеке.
Отличительные характеристики видов вшей, паразитирующих на человеке
| Характеристика | Головная вошь | Платяная вошь | Лобковая вошь |
| Размер | До 1,5 мм | 2-4 мм | 1-3 мм |
| Цвет | От белого и серого до желтого, коричневого и красного (зависимо от степени сытости) | Серый цвет, темнее головных вшей. | Серо-коричневый |
| Форма | продолговатая | продолговатая | округлая, плоская |
| Особенности строения | Мелкие, лапки тонкие. | Более крупные, чем головные вши, лапки толще, коготки более развиты. | Более широкое тело за счет грудного отдела. На брюшке дополнительные выросты – ворсинки. Нижняя пара лапок наиболее развитая, коготки на них более крупные, закрученные. |
| Место паразитирования на теле человека | Волосистая часть головы. | На теле человека, на одежде или постельном белье. | Волосистая часть половых органов, область анального отверстия, реже, при запущенных случаях, области подмышек, бровей, усов, бороды, ресниц. |
| Заболевания, которые вызывают вши | Головной педикулез | Платяной педикулез | Лобковый педикулез или фтириаз. |
Длительность жизненного цикла:
|
|
|
|
| Как выглядят вши | |||
| Место откладывания гнид | По всей длине волос | На одежде человека, особенно в складках, под швами, часто не все видны невооруженным глазом | На волосинках как можно ближе к телу человека, у волосяных луковиц. |
| Количество гнид, откладываемых в сутки | до 4-х | от 6 до 14 | в среднем 3 |
| Как выглядят гниды | |||
| Источник заражения инфекциями |
Головные вши реже являются переносчиками возбудителей инфекций, чем платяные. |
Лобковые вши инфекций не переносят. |
Кто такие домашние пылевые клещи
Домашние пылевые клеши (лат. Dermatophagoides), которые обитают в жилищах людей, являются микроскопическими насекомыми размером от 0,1 до 0,5 мм. По-другому их называют синантропными клещами. Они вызывают у людей клещевую сенсибилизацию, т.е. аллергию на клещей и их метаболиты. Живут бытовые клещи до 80 дней и оставляют потомство в виде кладки яиц, количество которых достигает 60 штук. На сегодня эти насекомые распространены по всему миру. Количество их видов превышает полторы сотни, которые объединяются в роды Euroglyphus и Dermatophagoides семейства Pyroglyphidae.
Как и все паукообразные, пылевые клещи имеют приплюснутое тельце, которое состоит из соединенных друг с другом отдельных сегментов. На каждой конечности имеются присоски, благодаря которым клещ может прочно прикрепляться к разным поверхностям. С помощью двух пар челюстей паразит захватывает пищу и перетирает ее. Его тело покрыто водоотталкивающим слоем. При рассмотрении в микроскоп он очень похож на обычного мелкого паука.
По-другому их называют дерматофагоидными и пироглифидными. Их относят к классу паукообразных (Arachnida). Пылевые клещи являются сапрофагами (sapros – гнилой и phagos – пожиратель), или детритофагами, т.е. теми, кто питается гниющими остатками организмов или их выделениями. Ежедневно у человека обновляется кожный покров, в результате чего образуется до 1,5–2 г ороговевших частиц. Они становятся питательной базой для полчищ пылевых паразитов.
Численность может достигать 100–10000 насекомых на 1 г домашней пыли в зависимости от степени отапливаемости помещения, времени года. Сапрофаги оставляют после себя фекалии, которые содержат такие пищеварительные энзимы, как белки Der p1, Der f1. За сутки каждая особь может произвести до 20 фекальных шариков размером от 10 до 40 мкм, которые с легкостью поднимаются и попадают в дыхательные пути.
Условия жизнедеятельности сапрофагов
Идеальным местом для обитания и размножения синантропных насекомых является жилище с большим количеством элементов интерьера. Даже в однокомнатной квартире их численность существенно превышает количество людей на всей планете. Они живут вместе с человеком, любят тепло 22–26 °С и относительную влажность воздуха в пределах 50–55%. Для комфортного размножения необходимо наличие питательной базы в виде отмерших клеток кожи человека и шерстяного ворса ковров, одеял, пледов, мебельной обивки. Превышение влажности в 70% и температуры 25 °С ускоряет их размножение.
Места обитания
Домашние клещи входят в состав пыли вместе с разнообразными спорами грибов, волокнами, целлюлозой, частичками эпидермиса и прочими компонентами. Обнаружить насекомых можно в любом месте жилища человека. Больше всего они устраивают свои колонии в следующих местах:
- Матрас. Место с идеальными условиями для размножения синантропных организмов за счет повышенной температуры, необходимого уровня влажности и наличия питания (отмершие частички кожного покрова человека). Простой уборки для их устранения не хватит.
- Пылесос. Если после каждой уборки не мыть емкость для пыли или не менять мешок устройства, то со временем в нем накопится большое количество насекомых. Если пыль будет находиться там долгое время, то клещи начнут размножаться интенсивнее и их концентрация сильно возрастет.
- Ковры, паласы. Ковровые клещи распространяются по помещениям с воздушными потоками и часто оседают на половых покрытиях у основания ворсинок.
- Мягкие игрушки, пледы, шерсть домашних животных.
- Шторы, занавески, жалюзи, гардины.
- Домашняя обувь.
- Книжные полки, книги, вазоны и некоторые другие поверхности.
Лечение Листериоза:
Проводится в соответствии с клинической формой листериоза. В этиотропной терапии эффективны тетрациклин по 300 мг 4 раза в сутки, доксициклин по 100 мг/сут (в первые сутки — 200 мг), эритромицин по 30 мг/кг/сут внутрь в 4 приёма. При менингите и менингоэнцефалите назначают бензилпенициллина натриевую соль по 75-100 тыс. ЕД/кг внутривенно каждые 4 ч. Альтернативные препараты — кларитромицин, ципрофлоксацин. Антибиотики назначают в течение всего лихорадочного периода и с 7-го по 21-й день апирексии в зависимости от тяжести заболевания. Патогенетическую терапию проводят по общепринятым принципам. При глазо-железистой форме местно применяют 20% раствор сульфацила натрия (альбуцида), 1% гидрокортизоновую эмульсию.
Причины энтеробиоза
Как происходит заражение острицами
Заразиться энтеробиозом можно только от человека, являющегося носителем остриц. Острицы не живут в организме животных, и от животных заразиться энтеробиозом нельзя.
Часто встречается самозаражение. Самка острицы откладывает до 13 тысяч яиц, запечатывая их кислотой, вызывающей сильный зуд. Человеку хочется почесаться, и когда он делает это, яйца попадают под ногти, на пальцы, а с них – на постельное и нижнее бельё, предметы быта. При жизни в коллективе распространение энтеробиоза весьма вероятно. Если в семье кто-то заражается острицами, через какое-то время энтеробиоз может поразить всех членов семьи.
Энтеробиоз – преимущественно детское заболевание
Чаще всего энтеробиоз выявляется у детей в возрасте от 4-х до 9-ти лет. Это связано с тем, что дети в этом возрасте уже самостоятельно заботятся о своей гигиене, но еще не в полной мере освоили все необходимые навыки.
Скорая медицинская помощь
Было проведено несколько исследований, оценивающих лечение анафилаксии, назначаемое в отделениях неотложной помощи и приемных. Результаты показали, что лечение пациентов не соответствовало рекомендациям по лечению анафилаксии. Пациентам в приемном отделении адреналин не вводили, их, теряя время, направляли к аллергологу.
Несколько практических советов для врачей скорой помощи:
Рекомендуется тщательное документирование состояния пациента
Например, измерение артериального давления, пульса, сатурации кислорода; Важно записать в историю болезни все лекарства, которые пациент принимал в день инъекции, особенно в отношении ингибиторов ангиотензинпревращающего фактора (ИАПФ) и бета-блокаторов, и какие лекарства были приняты после укуса. Рекомендуется задокументировать дополнительные факторы риска, особенно те, которые связаны с риском более серьезной системной реакции
Например, положение стоя в начале шока, положение лежа во время беременности; Если вы сомневаетесь в диагнозе анафилаксии, рекомендуется взять триптазу крови для определения уровня в сыворотке
Лучше всего это делать в течение 1-2 часов, но не позднее, чем через 4 часа после укуса; После АР пациент должен находиться под наблюдением не менее 6 часов (уровень рекомендации D); При выписке из приемного отделения после перенесенного анафилактического приступа по поводу укуса насекомого, пациенту следует назначить дозу адреналина в зависимости от возраста и массы тела на случай повторного укуса, а также направить пациента к аллергологу и клиническому иммунологу.
Причины возникновения
Причины невралгии тройничного нерва могут иметь разную природу:
Риск развития тригеминальной невралгии значительно повышается:
- в возрасте старше 50 лет;
- на фоне психических расстройств;
- при регулярных переохлаждениях;
- при недостаточном поступлении в организм питательных веществ и витаминов (анорексия, булимия, нарушение всасывания и т.п.);
- при регулярном переутомлении, стрессах;
- при глистных инвазиях и других гельминтозах;
- при острых инфекциях: малярии, сифилисе, ботулизме и т.п.;
- при хроническом воспалении в полости рта (кариес, гингивит, абсцессы и т.п.);
- на фоне аутоиммунных поражений;
- при чрезмерной подверженности аллергии;
- при метаболических нарушениях.
Причины муковисцидоза
Основная причина муковисцидоза — это наследственная патология, которая возникает в результате мутации гена — трансмембранного регулятора муковисцидоза1. Этот ген участвует в обмене эпителиальных тканей, выстилающих пищеварительный тракт, печень, поджелудочную железу, репродуктивные и бронхолегочные органы.
Мутация гена приводит к нарушению структуры синтезируемого белка, он становится вязким и густым. Из-за застоя слизи и повышения в ней уровня хлора и натрия, эпителий желез начинает уменьшаться в размере, замещаться соединительной тканью1.
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
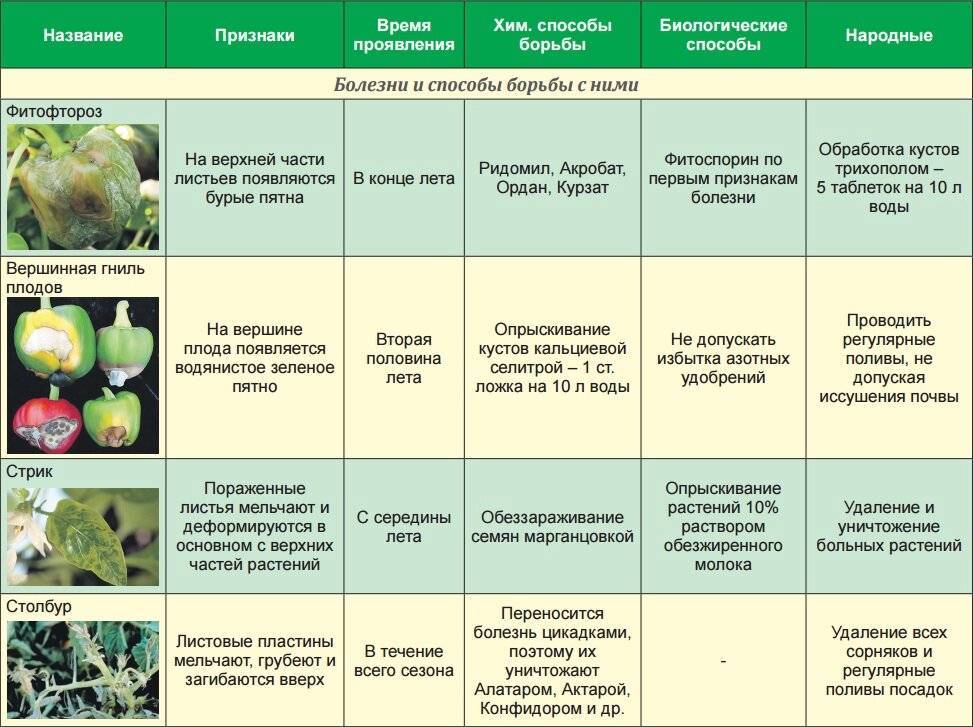
Возможные болезни физалиса
Мексиканский и земляничный — виды растения, признанные съедобными. Овощной физалис мексиканского происхождения выращивают для получения приятных на вкус, сладких, с легкой кислинкой плодов. Он вырастает и начинает плодоносить за 120 дней, поэтому его сеют прямо на грядку, но чтобы сюрпризы природы не нарушили планы, иногда рассаду сначала выращивают в теплице.
Из плодов физалиса варят варенье, джемы, конфитюры. Солят, маринуют, как помидоры. И хотя томаты и физалис из одного семейства, в силу не такого широкого распространения растение более устойчиво к болезням, чем другие культуры пасленовых. И все-таки физалис иногда болеет, его поражают:
- черная ножка;
- фитофтороз;
- мозаика;
- альтернариоз;
- пенициллез;
- фузариоз;
- водянистая гниль.
Вредные насекомые, атакующие растение: медведка, колорадский жук, проволочник, слизни, также могут его погубить.

Белая или серая гниль
Причины заболеваний физалиса разные, но все сводятся к неправильной заботе о растении и неподходящим условиям выращивания:
- Болезнь поражает всю зеленую часть растения: листья, стебли, плоды. Сначала пораженные ткани желтеют, позже на них появляется противная жидкость, будто слизь.
- Через время части растения покрываются беловатым налетом, в котором находятся грибы в стадии покоя.
- Поразившая плоды белая гниль делает их мягкими, оболочка у них лопается, на ней образуются бело-серые налеты, словно грязная вата, — грибница.
Возбудитель заболевания может долгое время сохранять жизнеспособность в грунте и на отмерших частях растения.
От глубокого проникновения грибка в ткани побегов стебли сохнут и погибают.

Водянистая гниль
Инфекционное заболевание, от которого нелегко избавиться:
- Болезнь начинает проявляться с увядания стебля, побегов.
- Позже на плодах образуются мокнущие серые пятна. Плоды в этом месте лопаются, появляется налет с пушком (грибковыми спорами).
- Плоды становятся мягкими, от них дурно пахнет гнилью, они полностью разлагаются.
Если обнаружены первые признаки болезни, немедленно обрываются все заболевшие плоды и только потом приступают к лечению (опрыскиванию).
Фитофтороз
Возбудитель заболевания — грибок, от которого гибнут многие садовые культуры. Болезнь опасна тем, что она приобретает масштабы эпидемии, которая косит растения на корню.

Дождливое лето ускоряет развитие фитофтороза:
- Сначала грибки не видны, они растут на внутренней стороне листьев, но дожди смывают споры в грунт, там грибки поражают корни.
- На стеблях, листьях возникают коричневые пятна, на которых образуется грязно-белый пушистый слой. Там живут грибковые споры, готовые перебраться на другую зелень.
Коричневые пятна с белой окантовкой на листьях с внешней стороны и серым налетом — с внутренней — признаки фитофтороза. Всего за полмесяца здоровые растения превращаются в гниющие фрагменты.
Альтернариоз
Признаки болезни видны на стеблях, листьях с черешками. Образуются бурые пятна, сначала маленькие, потом они растут и соединяются. Стебли становятся тоньше, усыхают, ломаются. Физалис погибает.

Инфекция часто попадает из грунта или больных семян.
Фузариоз
Проявляется болезнь на протяжении всего периода роста и развития физалиса. Он увядает в течение всей своей жизни. Зарождается фузариоз в корневой системе, живет в тканях растения, питаясь соком. Продвигается от корней на зеленую часть. Кусты физалиса приобретают коричневый цвет, сохнут, растение погибает задолго до того, как начнет плодоносить. Иногда при благоприятной погоде плоды успевают созреть, но они также поражаются инфекцией. Такие плоды не хранятся: становятся бурыми и сгнивают.
Пенициллез
Часто заболевание начинается в местах механических повреждений плодов. Места заражения становятся коричневыми, потом покрываются зеленоватым слоем, похожим на плесень, где хранятся грибковые споры. Такие плоды не годятся для употребления в пищу.

Мозаика
Очень опасный вирус, разносчик которого — тля. Сначала на листьях появляются крапины желтого цвета. Через время образуются зеленые мозаичные узоры. Листва теряет форму, становится морщинистой.
Источники
- Семенов В.М., Козин В.М., Дмитраченко Т.И. «Хламидиозы: Руководство для врачей общей практики» // Витебск, издательство ВГМУ, 2001. – 112 с.
- J W Moulder «The Relation of the Psittacosis Group (Chlamydiae) to Bacteria and Viruses» // Annual Review of Microbiology, 1966 – 20:1, – 107-130
- Kathleen A. Smith, Kristy K. Bradley, Mary G. Stobierski, and Leslie A. Tengelsen «Compendium of measures to control Chlamydophila psittaci (formerly Chlamydia psittaci) infection among humans (psittacosis) and pet birds» // Journal of the American Veterinary Medical Association, 2005 – Vol. 226, No. 4 – Pages 532-539.
- Терских, И.И. «Орнитоз и другие хламидийные инфекции» – Москва: Медицина, 1979 – 224 с
Причины появления сухой себореи
В ходе многочисленных клинических исследований установлено, что дрожжеподобные грибы Pityrosporum ovale, являющиеся постоянными обитателями здоровой кожи человека, играют основную роль в развитии себореи волосистой части головы и появлении перхоти.
На протяжении всей нашей жизни эти микроорганизмы паразитируют на коже человека, питаясь секретами сальных желез. Однако при неблагоприятных для организма условиях защитная функция кожи нарушается и, как следствие, теряет контроль над ростом микрофлоры. Естественный барьер больше не работает. В норме у здорового человека на коже головы насчитывается около 30-50% этих грибов. При наличии перхоти у пациента их выявляется около 75%, а в самых тяжелых случаях — около 90%.
Существует ряд причин возникновения себореи, вызывающих деструктивные изменения в организме:
Нарушение обменных процессов;
Гормональные изменения физиологического типа (климакс, половое созревание), а также патологические изменения, выраженные нарушением функции гормональной системы;
Эмоциональная перегрузка, вызванная стрессом и депрессией;
Наследственный фактор: часто генетическая предрасположенность способствует появлению болезни;
Нарушения в работе иммунной системы организма;
Чрезмерное использование средств по уходу или, наоборот, плохая гигиена;
Использование агрессивных и неподходящих средств ухода, а также использование продуктов, содержащих спирт, на регулярной основе;
Косметические процедуры с высоким риском побочных эффектов;
Чрезмерное воздействие солнечного света
Нерациональное питание, проявляющееся в чрезмерном употреблении жирного мяса, острой пищи, сахара и меда.
Это заболевание может быть вызвано естественными причинами себореи. Последнее проявляется гормональными изменениями в организме (беременность, климакс и др.). Себорея такой формы называется физиологической, потому что после завершения определенного процесса гормоны нормализуются и болезнь проходит сама по себе.
При приеме гормональных препаратов, таких как анаболические стероиды или противозачаточные таблетки, симптомы себореи могут появиться на коже головы, лице и других частях тела. Себорея может быть вызвана патологиями эндокринной системы, такими как диабет, дисфункция потовых желез и другие.
Люди с ВИЧ подвержены риску заражения этим заболеванием с вероятностью 80%. Себорея кожи головы также может возникать у пациентов с параличом, шизофренией, эпилепсией и болезнью Паркинсона. В этом случае поговорите с врачом, чтобы узнать о различных вариантах лечения себореи в вашем случае.
ТОП-15 самых распространенных мифов о педикулезе
- Миф №1: «Вши – это болезнь бедных». От педикулеза не защищен никто, так как полностью изолироваться от окружающего мира не помогут даже деньги.
- Миф №2: «Вши не поражают людей с окрашенными волосами». Вшам абсолютно не вкусны волосы, им необходима кожа и кровь, поэтому окрашенные волосы для них не преграда. С другой стороны при уже имеющемся педикулезе окрашивание волос за счет аммиака способно частично убить паразитов.
- Миф №3: «Вши переносят ВИЧ». К счастью, ни вши, ни другие насекомые ВИЧ не переносят, так как вирус очень быстро разрушается ферментной системой вшей или комаров.
- Миф №4: «Вши любят особую группу крови». Вшам абсолютно не важна группа крови, они предпочитают и переваривают абсолютно любое «меню из человеческой крови».
- Миф №5: «Вшами можно заразиться от животных». У животных также могут быть вши, но другого вида, а возбудитель педикулеза – человеческая и лобковая вошь, обитает только на теле человека, и, наоборот, вши животных не переходят на нас. Интересно! Для многих животных характерен особый вид вшей, например, верблюжьи, слоновьи, оленьи, тюленьи, заячьи, свинячьи вши и так далее.
- Миф №6: «Вошь прыгает или перелетает от одного человека к другому». Анатомия вшей не позволяет передвигаться иным способом, кроме как медленно переползать со скоростью 23 см за минуту. Поэтому вши переносятся непосредственно через прямой контакт с больным человеком или предметами ухода.
- Миф №7: «Лобковые вши переносятся только при половом контакте». Хоть и половой контакт – основной путь передачи лобковых вшей, но и этот вид паразитов можно подцепить и в общественных местах (банях, бассейне), а также при контакте с предметами личной гигиены.
- Миф №8: «Вши любят только длинные волосы». Вшам необходим волос для того, чтобы к нему прицепиться и иметь свободный доступ к коже, для этого достаточна длина волос от 3-4 мм.
- Миф №9: «Вши любят только грязные волосы». Но на самом деле, вшам больше нравится чистая кожа головы, так как ей легче проникнуть через кожу без прослойки толстого кожного жира.
- Миф №10: «Вши проникают внутрь кожи человека». Это тоже не так, вши не могут проникнуть в кожу, их анатомия позволяет цепляться к волосам или ворсинкам ткани, там жить, спать и размножаться, а кожа человека является только «кормушкой».
- Миф №11: «Считают, что вшей с головы можно полностью вычесать с помощью густого гребня». Механическое удаление паразитов и гнид дает эффективность только до 40%, тогда, как химические методы (применения инсектицидов) дают 98%.
- Миф №12: «Вши не выживают без человека». Вши могут жить без крови в окружающей среде до одной недели, за это время очень легко найти новую жертву. Так очень часто люди заражаются на пляже, где в песке могут поджидать паразиты или при использовании «общественных подушек» (в детских коллективах, стационарах больниц и так далее).
- Миф №13: «Вшивость – это только неприятное заболевание, нарушающая эстетику тела, а после обработки специальными препаратами про них можно забыть». К сожалению, и это не так. У детей раннего возраста, беременных, аллергиков, людей со сниженным иммунитетом вши могут оставить осложнения в виде хронических болезней кожи, а также спровоцировать выраженную аллергическую реакцию. А еще эти паразиты переносят особо опасные инфекции – сыпной и возвратный тифы.
- Миф №14: «Алкоголь в крови – лучшая профилактика от разных паразитов». Особых исследований на данную тему не проводили, но статистика указывает, что люди, имеющие зависимости от алкоголя и наркотиков болеют даже чаще педикулезом, чем люди без вредных привычек.
- Миф №15: «Вши любят перхоть, так как питаются чешуйками эпидермиса». Вошь – кровососущий паразит, не питаются какими-либо другими выделениями и частями тела человека.
Интересные факты!
- Люди негроидной расы педикулезом болеет реже, чем люди «белокожей» расы, возможно, это связано с тем, что темная кожа более толстая, приспособленная к суровым погодным условиям, и ее тяжелей прокусить вшам.
- Платяные вши чаще встречаются в бедных странах с низким уровнем санитарии (например, Индия, Пакистан, Бангладеш, страны Африки и другие).
- Вши сами покидают своего хозяина, когда температура тела резко падает (в случае его смерти) или наоборот повышается (лихорадка различного происхождения), так как для вшей самой комфортной температурой является от 33 до 36оС.
- Вши по классификации относятся к подклассу двукрылых насекомых, но у них нет крыльев, однако они имеют схожее строение дыхательной трубки. Возможно, летающие насекомые были предшественниками вшей.