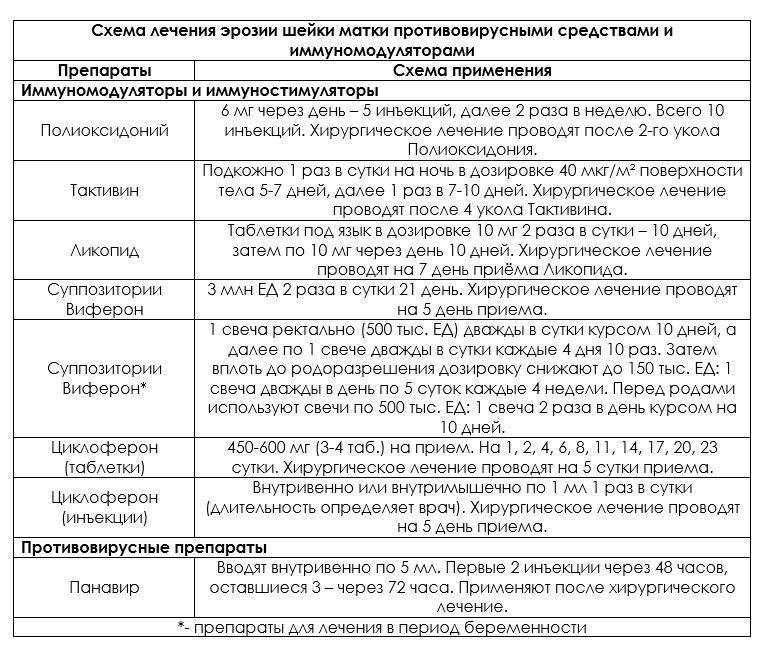
Преимущества обращения в «АльтерМед+»
Всем пациенткам гарантирован индивидуальный подход. Поэтому при каждом конкретном случае здесь применяются конкретные методы, соответствующие состоянию женщины или вариантам протекания у нее заболевания.
Цена лечения эрозии шейки матки зависит от многих факторов. Обязательно учитывается продолжительность развития болезни и ее стадия.
Решение принимается с опорой на:
- возрастные особенности женщины;
- наличие у нее вредных привычек;
- генетическую предрасположенность;
- гормональный фон;
- нюансы половой жизни;
- сделанные аборты;
- сопутствующие патологии;
- физиологические особенности;
- число родов.
Анализируются и основные особенности патологии, на основании которых специалист принимает решение о требующихся на данный момент процедурах.
Лечение эрозии шейки матки в медицинском центре «АльтерМед+» проводят только гинекологи высшей категории, многие из которых имеют научные степени.
Записаться на первичный прием к гинекологу в один из медцентров вы можете через форму онлайн или по телефонам:
- 8 (928) 153-39-31 (центр в Ростове-на-Дону);
- 8 (928) 100-21-77 (центр в Аксае).
Расписание врачей гинекологов МЦ Диагностика
| Врач | День приема | Время |
|---|---|---|
|
Акушер-гинеколог Стаж работы: с 1989 года. |
понедельник вторник среда четверг воскресенье | 09:00-15:00 13:00-20:00 09:00-15:00 09:00-16:00 09:30-17:00 |
|
Гинеколог-эндокринолог, гинеколог-акушер, кандидат медицинских наук. Стаж работы: с 1993 года. |
понедельник пятница суббота воскресенье | 14:00-20:00 09:00-19:00 10:00-17:00 10:00-17:00 |
|
Коструб Любовь Ивановна Гинеколог Стаж работы: с 1982 года |
понедельник среда пятница | 09:00-15:00 09:00-15:00 09:00-15:00 |
|
Врач акушер-гинеколог, гинеколог-эндокринолог, врач высшей категории Стаж работы: с 1977 года. |
понедельникпятница | 17:00-20:0017:00-20:00 |
|
Врач акушер-гинеколог, гинеколог-гомеопат. Стаж работы: с 1977 года. |
среда четверг суббота | 16:00-20:00 16:00-20:00 10:00-14:00 |
|
Врач акушер-гинеколог Стаж работы: с 2002 года. |
четверг вторник | 9:00– 13:00 9:00– 13:00 |
Как правильно спринцеваться при эрозии шейки матки
Для того чтобы спринцевания при эрозии шейки матки принесли пользу и не навредили здоровью, важно обратить внимание на несколько моментов. Температура раствора. Перед спринцеванием раствор следует охладить или подогреть, чтобы его температура была около 36–37 °C
Это позволит избежать неприятных ощущений
Перед спринцеванием раствор следует охладить или подогреть, чтобы его температура была около 36–37 °C. Это позволит избежать неприятных ощущений
Температура раствора. Перед спринцеванием раствор следует охладить или подогреть, чтобы его температура была около 36–37 °C. Это позволит избежать неприятных ощущений.
Длительность процедуры. В зависимости от особенностей раствора для спринцеваний, его объема и других нюансов процедура может занимать от 2 до 15 минут.
Длительность курса. Какое количество процедур необходимо в конкретном случае, решает лечащий врач.
Уровень давления
При спринцевании при эрозии шейки важно обеспечить постепенное и равномерное поступление раствора. Если вы используете спринцовку, надавливать на нее нужно мягко, не создавая избыточного давления
Специальные приспособления. Для процедуры используются спринцовки
Важно проводить антисептическую обработку наконечников приспособлений до и после спринцеваний. Сегодня выпускаются специальные одноразовые флаконы с растворами, которые делают процедуру гораздо комфортнее
В таком случае у вас нет необходимости в стерилизации наконечника, и отмерять нужное количество раствора не надо.
Поза во время введения. Наиболее удобной позой, при которой раствор равномерно орошает стенки влагалища, является положение на спине с приподнятыми вверх ногами. Такую позицию можно занять, лежа в ванне, которую предварительно следует согреть теплой водой. Но в зависимости от доступных условий и предпочтений женщины спринцевания также могут проводиться с использованием впитывающей одноразовой пеленки или во время гигиенических процедур в душе, туалетной комнате.
Методы лечения
Устранение патологии осуществляется в первой фазе менструального цикла – примерно на 6-10 день. Выбор способа зависит от анамнеза пациентки, сопутствующих патологий и стадии развития эрозии. Используются следующие методики:
- Химическая коагуляция. Консервативное лечение, которое заключается в обработке эрозии специальными растворами для удаления измененных клеток. Используется редко, так как часто оказывается неэффективным.
- Прижигание лазером.Способ, заключающийся в воздействии на измененные ткани лучом лазера. Выполняется бесконтактно, под контролем кольпоскопа. Предпочтительный способ лечения, особенно для пациенток репродуктивного возраста.
- Хирургическое лечение. Локальное и радикальное оперативное вмешательство, проводящееся в крайних случаях. Не подходит женщинам, планирующим беременность.
Процесс восстановления после лечения может занять до 4-5 недель
В этот период важно соблюдать ряд рекомендаций:
- Отказаться от половой жизни.
- Не поднимать тяжести и ограничить физические нагрузки.
- Отказаться от использования тампонов.
- Соблюдать гигиену половых органов.
- Не проводить спринцевания.
- Отказаться от посещения бани, сауны и бассейна.
РЕЗУЛЬТАТЫ ПРИЖИГАНИЯ ЭРОЗИИ ЛАЗЕРОМ
После лечения у пациентки не остается рубцов или шрамов, не образовываются спайки. Лазерное прижигание позволяет в полном объеме удалить патологические клетки с минимально возможным уровнем развития осложнений (в сравнении с другими методами).
Являясь наиболее щадящим методом лечения, лазерная вапоризация требует минимального времени для полного восстановления пациентки. Лечение не нарушает репродуктивную функцию, при нем не затрагиваются здоровые нормальные клетки эпителия.
Гинекологи нашей клиники подберут оптимальный способ лечения эрозии, адекватный случаю и признакам конкретной пациентки. После составления индивидуального плана начнется лечение с применением самых современных материалов и методик. Всем женщинам, проходящим лечение эрозии шейки матки, гарантируется максимальная эффективность лечения, психологический комфорт и постоянная информационная поддержка наших специалистов.
Факторы риска
- внешние (экзогенные);
- внутренние (эндогенные);
- социальные;
- поведенческие.
Внешние факторы
- аборты,
- любые внутриматочные вмешательства,
- зондирование полости матки,
- гистеросальпингография,
- использование внутриматочных контрацептивов (наличие внутриматочной спирали увеличивает риск возникновения ВЗОМТ в 5–6 раз),
- операции (любые),
- ЭКО.
Внутренние факторы
- иммунодефицит,
- гормональная патология,
- аномалия развития половых органов,
- хронические заболевания (например, сахарный диабет), так как они снижают иммунитет.
Социальные факторы
- синдром хронической усталости,
- хронический стресс,
- низкий уровень жизни,
- социальная дезадаптация (алкоголизм, наркомания и пр.),
- курение.
Поведенческие факторы
- раннее начало половой жизни,
- большое количество половых партнеров,
- недавняя смена полового партнера,
- половые контакты во время менструации,
- нетрадиционные половые контакты.
Возможные причины появления
Выделяют несколько причин развития данной патологии. Среди них:
- Механические травмы (чаще всего возникают в результате родов, аборта, установки внутриматочной спирали).
- Воспалительный процессы в мочеполовой системе (например, при эндоцервиците).
- Гормональный дисбаланс (менструальные сбои, беременность, прием оральных контрацептивов).
- Патологические процессы в полости матки (разрушенные полипы, эндометриоз).
- Нарушения в работе иммунитета.
Также врачи отмечают взаимосвязь эрозии с другими факторами. Например, со злоупотреблением алкоголем, наследственной предрасположенностью, нарушениями сна и малоподвижным образом жизни.
Виды цервицита
Различают:
- По течению — острый и хронический цервицит.
- По локализации — экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю — специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида. Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Как мы лечим
Хотя для каждого пациента лечение подбирается индивидуально, в общем виде этот процесс выглядит следующим образом:
- На первичном приеме у гинеколога пациентка проходит небольшой опрос, раскрывающий нюансы ее личной жизни, специфику организма и т.п.
- Затем врач проводит осмотр шейки матки с применением зеркал.
- Следующий этап – кольпоскопия и биопсия, позволяющие исключить онкологию.
- Параллельно гинеколог направляет пациентку сдавать анализ крови и проходить другие исследования, позволяющие уточнит диагноз и подобрать оптимальное лечение.
Далее наступает само лечение, которое проводится либо медикаментозным, либо хирургическим способом, и назначается вспомогательная терапия.
Хирургическое лечение
Если выявить патологию на ранних сроках, хирургического вмешательства можно избежать. Однако если вы запустили болезнь, будьте готовы, к тому, что придется делать:
- Диатермокоагуляцию – выжигание эрозии высокочастотным электрическим током. Характеризуется сильными болевыми ощущениями и образованием рубцов. Период восстановления: 6-10 недель.
- Радиоволновую обработку – выпаривание воды из поврежденных клеток (что ведет к их отмиранию) при помощи высокочастотных радиоволн. Метод безболезнен, а срок реабилитации после него: 3-5 недель.
- Лазерное удаление – высокоточный метод вырезания образований, позволяющий оставить здоровые ткани нетронутыми. Период восстановления: 4-6 недель.
- Криодеструкцию – обработку шейки матки жидким азотом. Срок заживления: до 10 недель, однако в дальнейшем еще какое-то время придется наблюдаться у акушера-гинеколога.
- Химическую коагуляцию – обработку поврежденного участка специальными препаратами, «разъедающими» больные клетки. Срок заживления – до 6 недель.
Запомните, эрозия – не приговор. Если хотите избежать хирургического вмешательства, запишитесь на прием к гинекологу прямо сейчас. Наши специалисты – лучшие в Ростове-на-Дону, они гарантированно сумеют вам помочь.
Симптоматика и последствия
У многих жительниц Ростова-на-Дону эрозия шейки матки протекает бессимптомно. Поэтому, если вы нерегулярно наведываетесь в гинекологию, прислушайтесь к своему организму. Не помешает записаться на прием к гинекологу тем, у кого наблюдаются:
- Болевые ощущения при мочеиспускании или половом акте.
- Чрезмерные влагалищные выделения, обладающие резким, неприятным запахом.
- Нарушение менструального цикла, затянутая и усиленная менструация.
- Гнойные или кровянистые выделения, не связанные с менструацией.
Если своевременно не обратитесь к гинекологу, рискуете обзавестись целым рядом проблем, наиболее распространенные среди которых:
- Бесплодие или существенное снижение репродуктивной способности организма.
- Формирование злокачественных новообразований.
- Попадание в матку и органы малого таза инфекционных микроорганизмов.
- Возникновение воспалений и развитие хронических заболеваний.
Как и большинство заболеваний репродуктивной системы, эрозия шейки матки – не приговор. Главное, вовремя ее диагностировать и вылечить.
Лечение эрозий и псевдоэрозий
- врожденные эрозии подлежат наблюдению, в проведении лечения необходимости нет;
- лечение истинных эрозий и псевдоэрозий шейки матки проводится одновременно с заболеваниями, способствующими их возникновению (эндоцервицит, цервицит, вагинит, эндометрит, сальпингоофорит, эктропион, эндокринные нарушения и др.) или длительному течению псевдоэрозий;
- при воспалительной этиологии псевдоэрозии (эрозии) выясняется характер микробного или вирусного возбудителя и проводится курс лечения (по соответствующим показаниям) трихомоноза, хламидиоза, гонореи и других инфекций по правилам, принятым для терапии указанных заболеваний;
- истинную эрозию и псевдоэрозию с выраженной воспалительной реакцией в окружающих тканях рекомендуется лечить щадящими методами. К пораженной поверхности шейки бережно прикладывают тампоны, обильно пропитанные эмульсиями, содержащими антибактериальные средства. Одновременно проводят лечение вагинита, эндоцервицита и других заболеваний с учетом возбудителя и стадии процесса.
В последние годы широко практикуется использование методов, суть которых сводится к деструкции патологических субстратов псевдоэрозии, их отторжению и последующей регенерации поверхности бывшей псевдоэрозии.
Радиоволновая терапия (Сургитрон), применяемая с этой целью, кроме излечения псевдоэрозии, способствуют устранению деформации шейки матки. Заживление раневой поверхности происходит после отторжения некротизированных тканей (заканчивается на 3-4-й неделе), эпителизация образовавшегося дефекта завершается через 1,5-3 мес (иногда позднее). Клинический эффект достигается у 82-98% больных, осложнения (кровотечение, обострение воспалительных заболеваний) развиваются сравнительно редко.
Криокоагуляция (криодеструкция) в последние годы занимает видное место в терапии псевдоэрозий. Обычно используется аппарат для локальной криокоагуляции, в качестве хладоагена – жидкий азот или закись азота. Безболезненность вмешательства объясняется быстрым разрушением чувствительных нервных окончаний, отсутствие кровотечения связано с выраженным сосудосуживающим действием охлаждения. Непосредственно после криокоагуляции возникают выраженная отечность шейки, обильные водянистые выделения. Регенерация плоского эпителия начинается непосредственно после отторжения омертвевших участков псевдоэрозии, к 7-му дню наступает эпителизация большей части открытой раны. Полное заживление раны и восстановление нормальной структуры многослойного плоского эпителия отмечаются через 4-6 нед.
Облучение шейки матки лучом лазера в последние годы успешно применяется для лечения псевдоэрозий шейки. Лазерное излучение оказывает стимулирующее действие на процессы регенерации при минимальном процессе рубцевания тканей. Эпителизация поверхности наблюдается в течение 10-21 дня.
Радиоволновая терапия, криодеструкцию и лазерное излучение применяют после расширенной кольпоскопии и биопсии (по показаниям) для исключения процессов выраженной дисплазии и малигнизации (злокачественное перерождение). При наличии признаков дисплазии проводят более радикальные методы лечения (конусовидное иссечение, ампутация шейки и др.). После применения указанных методов лечения женщины находятся под тщательным диспансерным наблюдением.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Наиболее частые болезни шейки матки
Для заболеваний шейки матки характерно условное разделение на фоновые, предраковые болезни и рак шейки матки.
Фоновые заболевания:
- дисгормональные процессы: эктопия, полипы, доброкачественная зона трансформации, папилломы, эндометриоз;
- посттравматические процессы: разрыв или рубцовые изменения шейки матки, эктропион, шеечно-влагалищные свищи;
- воспалительные процессы: цервицит, эрозия.
Предраковые заболевания:
- дисплазия: папиллярная и предопухолевая зоны трансформации, простая лейкоплакия, кондиломы, предраковые полипы;
- лейкоплакия с атипией клеток;
- аденоматоз;
- эритроплакия.
Рак шейки матки:
- преклинические формы: пролиферирующая лейкоплакия, поля атипического эпителия, папиллярная зона трансформации, зоны атипической трансформации и васкуляризации, внутриэпителиальный рак, микрокарцинома;
- клинические формы рака: экзофитная и эндофитная, смешанная.
Шейка матки наиболее подвержена следующим распространенным заболеваниям:
- Эрозия. Шейка матки повреждается, на ней образуется ярко-красная ранка, которую может обнаружить гинеколог при осмотре. Причины образования эрозии – воспалительные процессы, физические или химические воздействия, а также гормональные сбои. Эрозия заживает, если причина ее возникновения устранена, но если заживления не происходит, то она превращается в псевдоэрозию.
- Псевдоэрозия. Представляет собой незажившую эрозию, в результате чего шейка матки подвергается появлению наботовых кист.
- Наботовы кисты. Это пузырьки, наполненные жидкостью, которые расположены под слизистой оболочкой. В большинстве случаев, если причина появления эрозии устранена, то наступает полное излечение. Однако при продолжительном лечении эрозии изменяются процессы, которые протекают в клетках поверхностного слоя шейки, могут привести к развитию дисплазии.
- Лейкоплакия. Представляет собой уплотнение в виде белого пятна. Такое заболевание развивается из эрозии.
- Полипы. Шейка матки подвергается образованию выростов, причиной развития которых являются воспалительные или гормональные процессы.
- Плоские кондиломы. Это проявление вируса папилломы человека. В пределах плоских кондилом может развиваться дисплазия, это характеризует их как предраковое состояние.
- Дисплазия. Такое заболевание невозможно увидеть невооруженным глазом, его определяют исключительно при специальных исследованиях.
Последствия ВЗОМТ
Многие воспалительные заболевания женских половых органов протекают без выраженных симптомов, и у женщин нередко возникает ощущение, что ничего страшного не происходит, все само пройдет, можно и не лечить. А между тем, невылеченные ВЗОМТ зачастую имеют такие последствия, как:
- бесплодие;
- нарушение менструального цикла;
- формирование спаечного процесса в малом тазу;
- возникновение эрозии шейки матки, полипов цервикального канала и эндометрия;
- эндометриоз;
- миома матки;
- осложненное течение беременности, невынашивание беременности, мертворожденность;
- повышение риска внематочной беременности;
- развитие патологии плаценты, аутоиммунной патологии, антифосфолипидного синдрома, антиХГЧ синдрома;
- инфицирование плода;
- диспареуния (болезненный половой акт);
- аномалия родовой деятельности;
- формирование хронических тазовых болей.
Прививка от вируса папилломы человека (ВПЧ)
Прививка надежно защищает от появления генитальных кондилом, а также — от рака шейки матки, вульвы, влагалища.
Вирус папилломы человека (ВПЧ) на сегодняшний день считается основной причиной развития рака шейки матки. Соответственно, своевременная вакцинация девочек от ВПЧ является надежной защитой от развития рака. Иммунопрофилактика против ВПЧ рекомендована девушкам и молодым женщинам, которые еще не инфицированы ВПЧ. Желательно провести вакцинацию до начала половой жизни, обычно ее рекомендуют девочкам-подросткам в 12 лет. Если вы решили поставить прививку после начала половой жизни, рекомендуем предварительно сдать анализ на наличие ВПЧ, и тогда обратиться к врачу и провести вакцинацию.
Эту вакцину можно рекомендовать поставить всем девочкам, но особенно актуальна эта рекомендация в случае, если наследственность отягощена онкологическими заболеваниями половых органов или молочных желез у близких родственников (мамы, тети, бабушки)
Мальчиков тоже имеет смысл прививать от ВПЧ. Во-первых, с целью защитить их будущих любимых женщин, так как мужчины могут являться переносчиками ВПЧ. Во-вторых, этот вирус может являться одним из факторов развития новообразований половой системы и у мужчин, хотя это и проявляется значительно реже.
Диагностика эрозий и псевдоэрозий
Клинические проявления данного заболевания нехарактерны, предъявляемые жалобы (бели, боль, нарушения менструальной функции и др.) обычно зависят от других заболеваний, которым сопутствует эрозия и псевдоэрозия (цервицит, вагинит, сальпингоофорит и др.). Нередко псевдоэрозия и истинная эрозия протекают без выраженных симптомов. Распознавание осуществляется при детальном осмотре шейки матки при помощи кольпоскопа. Осмотр позволяет выявить выраженные клинические признаки врожденной, истинной эрозии и псевдоэрозии. При наличии участков, подозрительных и даже сомнительных в отношении атипии (дисплазия), производят прицельную биопсию в области подозрительного участка с глубоким захватом слизистой оболочки и подлежащей соединительной ткани, желательно иссечение с участком зоны превращения. После биопсии края раны соединяют швом, чтобы предупредить возможность деформации шейки.
Предраковые заболевания шейки матки
Дисплазия. Изменения глубоких слоев эпителия шейки матки с выявлением атипичных клеток (клеток с признаками злокачественных). Выявить атипичность клеток можно только при их гистологическом исследовании, т.е. после биопсии из подозрительного участка изменённой слизистой. Тактика лечения определяется в зависимости от степени тяжести дисплазии, после диагностики.
Папилломавирусная инфекция, кондиломы. Некоторые штаммы вируса папилломы человека вызывают развитие кондилом. Другие штаммы (особенно 16 и 18 типы, а также 35, 39 и 45) являются причинами злокачественного перерождения клеток шейки.
Как установить правильный диагноз?
Обычно наботовы кисты выявляет гинеколог во время осмотра. Зачастую этого бывает достаточно. Иногда заболевание обнаруживают во время УЗИ таза, компьютерной или магнитно-резонансной томографии, когда исследуют шейку матки.
Если после осмотра гинеколога диагноз все еще неясен, проводят кольпоскопию — осмотр шейки матки с помощью специального инструмента под увеличением. Это исследование тоже проводят в клинике «ПрофМедЛаб». О том, что это такое, и как проходит процедура, вы можете почитать здесь.
Если участок слизистой оболочки шейки матки выглядит подозрительно, гинеколог проведет биопсию. Он получит фрагмент измененной ткани и отправит в лабораторию для изучения под микроскопом.
Надо ли лечить эрозию шейки матки?
Эрозия или эктопия шейки матки – это нарушение целостности слизистой оболочки влагалищной части шейки матки, изъязвление или дефект на ней.
С этим диагнозом сталкиваются многие женщины, и, разумеется, их волнует, насколько это опасно, чем может грозить и как лечится.
Главная опасность эктопии заключается в том, что на ее фоне могут разрастаться атипичные клетки, что в итоге может привести к развитию онкологических заболеваний. Именно поэтому не рекомендуется легкомысленно относиться к этому диагнозу, и необходимо своевременно лечить это состояние. Нередко можно услышать апелляцию к тому, что в других странах эрозию не лечат. Да, в некоторых странах практикуется такой подход, но он связан с тем, что во многих западных странах девочек в обязательном порядке прививают от ВПЧ – вируса папилломы человека. Эта прививка надежно защищает от рака шейки матки, поэтому эрозия не так опасна.
Симптомы кист шейки матки: когда нужно посетить врача?
Кисты шейки матки не вызывают никаких симптомов. Их обнаруживают случайно во время гинекологического осмотра.
Вывод: гинеколога нужно посещать ежегодно, даже если вас ничего не беспокоит. Регулярные осмотры помогают вовремя выявить не только кисты, но и более серьезные заболевания. Вы всегда можете записаться на прием к врачу в клинике «ПрофМедЛаб».
Если женщину беспокоят некоторые симптомы, то они, скорее всего, вызваны заболеванием, на фоне которого развилась киста. Чаще всего это будет воспалительный процесс. Но в редких случаях диагностируются и злокачественные опухоли. Поэтому не стоит откладывать, посетите врача, если вас беспокоят:
- вагинальные кровотечения;
- боли в области таза;
- болезненность во время половых актов;
- выделения из влагалища.
Эти симптомы могут возникнуть, если киста очень большая, когда она вскрылась или воспалилась.
Симптомы эрозии шейки матки
- тянущие боли внизу живота
- кровянистые выделения после полового контакта
- боль во время полового акта
- увеличение объема обычных выделений
- нарушение менструального цикла
Чаще всего, эрозия шейки матки протекает бессимптомно, и обнаруживает ее наличие врач-гинеколог при осмотре.
Болезненные ощущения при менструации — это норма?
Нет, ни в коем случае! Если вас беспокоят болезненные менструации обязательно обсудите это с вашим лечащим врачом. Это может быть симптомом различных заболеваний, воспалительного процесса, аномалий развития, объемных новообразований половых органов, врожденного эндометриоза, функционального расстройства нервной системы, гормонального расстройства и пр.
Причины альгоменореи (болезненных менструаций)
- воспалительные заболевания малого таза
- полипы эндометрия
- эндометриоз
- спайки в органах малого таза
- дисплазия развития соединительной ткани
- недоразвитие матки, аномалии, пороки развития матки
- опухолевые процессы
- генитальный туберкулез
- тазовый неврит
- и др.
Даже если органических причин болезненных менструаций мы не найдем, врач поможет подобрать лекарственные препараты, которые избавят от болевого синдрома. Сейчас в медицине определяющим является понятие «качество жизни». Женщина не должна выбывать из строя на период месячных. Качество жизни не должно снижаться от обычных физиологических процессов в женском организме.
Аналогично и в случае, если менструации слишком скудные, обильные и/или нерегулярные. Это всегда сигнал о том, что в организме, возможно, что-то не в порядке.
Гипоменструальный синдром (основной симптом — скудные менструации) может развиться вследствие нарушения функции щитовидной железы, наличия воспалительных заболеваний органов малого таза и пр.
Причинами обильных менструаций могут быть эндометриоз, миома матки, полипы эндометрия и пр. А следствием может оказаться анемический синдром — слишком большие регулярные кровопотери приводят к снижению количества железа в организме и развитию анемии.
Типичные симптомы
- периодические боли внизу живота, усиливающиеся перед, либо в конце менструации, иррадиирующие (отдающие) в промежность, в поясничный отдел, в крестец;
- болезненные менструации (дисменорея);
- нарушение менструального цикла, кровянистые выделения в середине цикла, между менструациями;
- нерегулярный цикл;
- скудные менструации;
- дискомфорт в области промежности, возникающий из-за раздражения выделениями из вышележащих отделов мочеполового тракта;
- аноргазмия;
- вагинизм, диспареуния (болезненный половой акт);
- бели (выделения) – слизисто-гнойные или слизистые, обильные, с неприятным запахом;
- дискомфорт при мочеиспускании слабый или сильные боли (дизурия);
- боли в прямой кишке при дефекации;
- повышение температуры тела (чаще — характерно к вечеру);
- общая слабость, утомляемость;
- психоэмоциональные расстройства (снижение настроения).
ЛЕЧЕНИЕ ЭРОЗИИ ШЕЙКИ МАТКИ
В гинекологическом отделении нашей клиники используются несколько методов лечения эрозии:
- лазерное лечение;
- радиоволновое лечение шейки матки;
- криотерапия.
Лазерное лечение эрозии шейки матки является наиболее эффективной и безопасной методикой, позволяющей удалять эрозию без кровотечений, осложнений и без необходимости госпитализации. Под воздействием лазера пораженные ткани коагулируют и развитие патологического процесса останавливается.
При радиоволновом лечении достигается аналогичный эффект, только источником энергии для коагуляции является не лазерный луч, а радиоволны определенной частоты. После лазерного или радиоволнового лечения не образовываются рубцы.
Криотерапия заключается в прижигании эрозии жидким азотом, благодаря низкой температуре которого устраняется эрозия, однако для этого метода характерно поверхностное, менее глубокое воздействие и показан он может быть не всем пациенткам.
Каждый из методов имеет свои плюсы и минусы. Показания к любому из методов для конкретной пациентки определяет врач-гинеколог после консультации и полного клинико-лабораторного обследования.
Симптомы цервицита
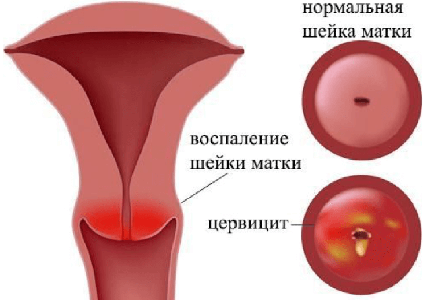 У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Возможные показания для спринцеваний
Истинная эрозия на фоне воспалительного процесса. Спринцевания могут помочь устранить воспаление и симптомы раздражения и дискомфорта, вызванные патологическим процессом.
Цервицит и вагинит при эктопии, дисплазии и другой патологии шейки матки. В качестве одного из этапов лечения спринцевания используются наряду с другими методами терапии. Они могут помочь облегчить воспалительный процесс и его симптомы, улучшить очищение слизистой влагалища от выделений, защитить ее от повреждений, вызванных воспалением. Важным условием является противомикробная активность раствора, так как цервицит и вагинит часто развиваются в присутствии болезнетворных бактерий.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия
При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.