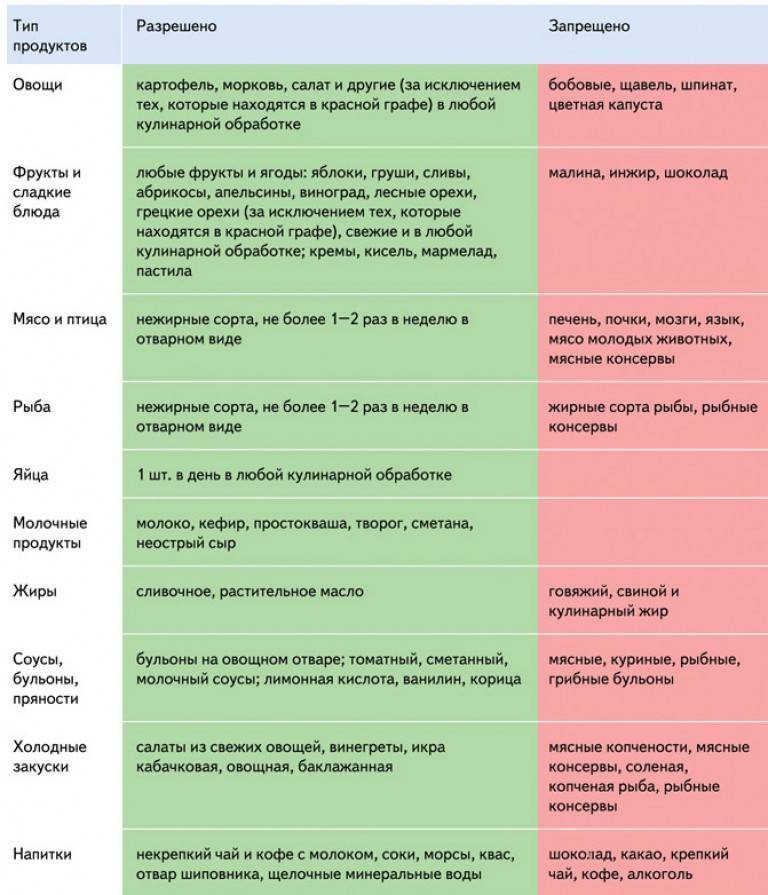
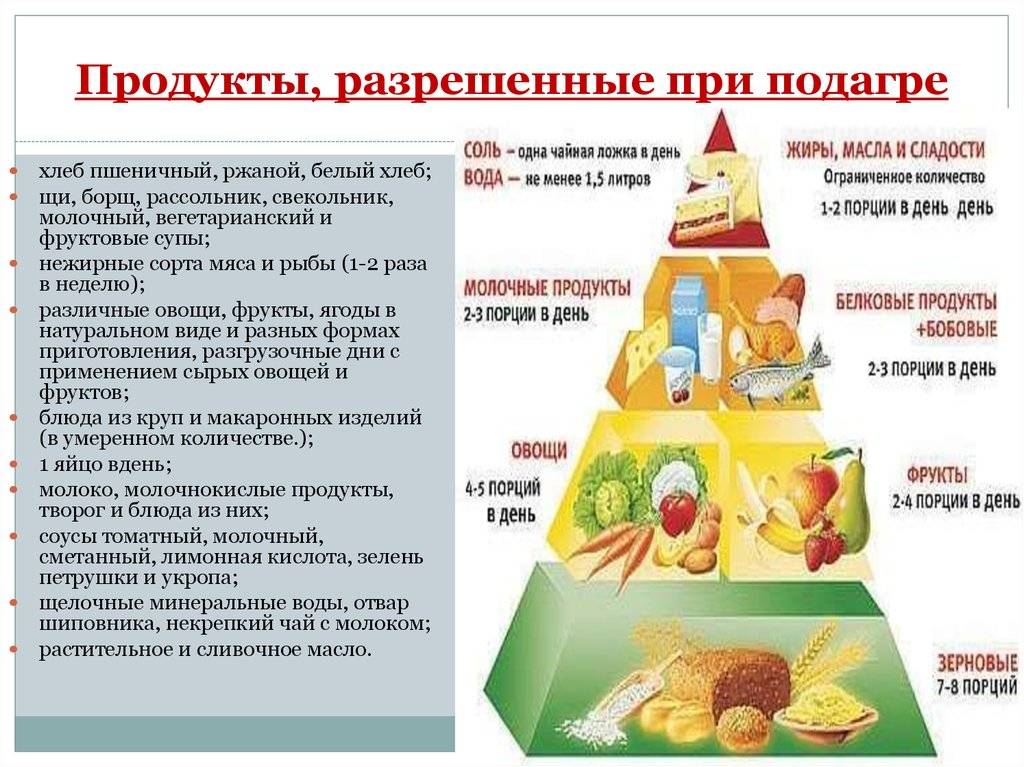
Что же можно есть при подагре?
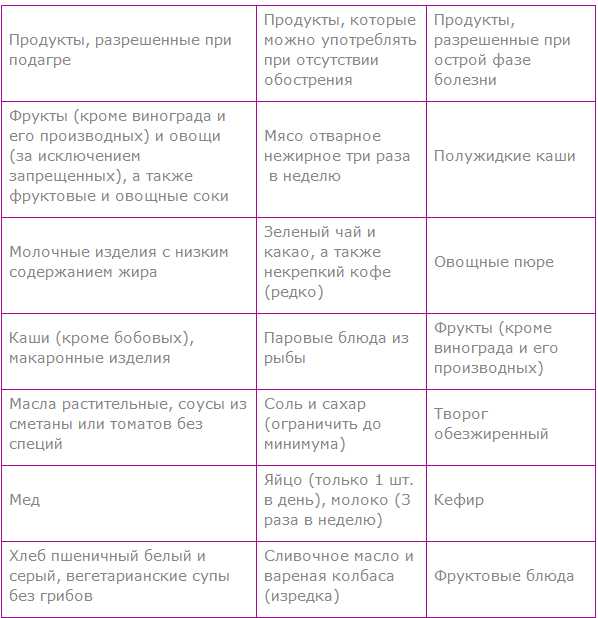
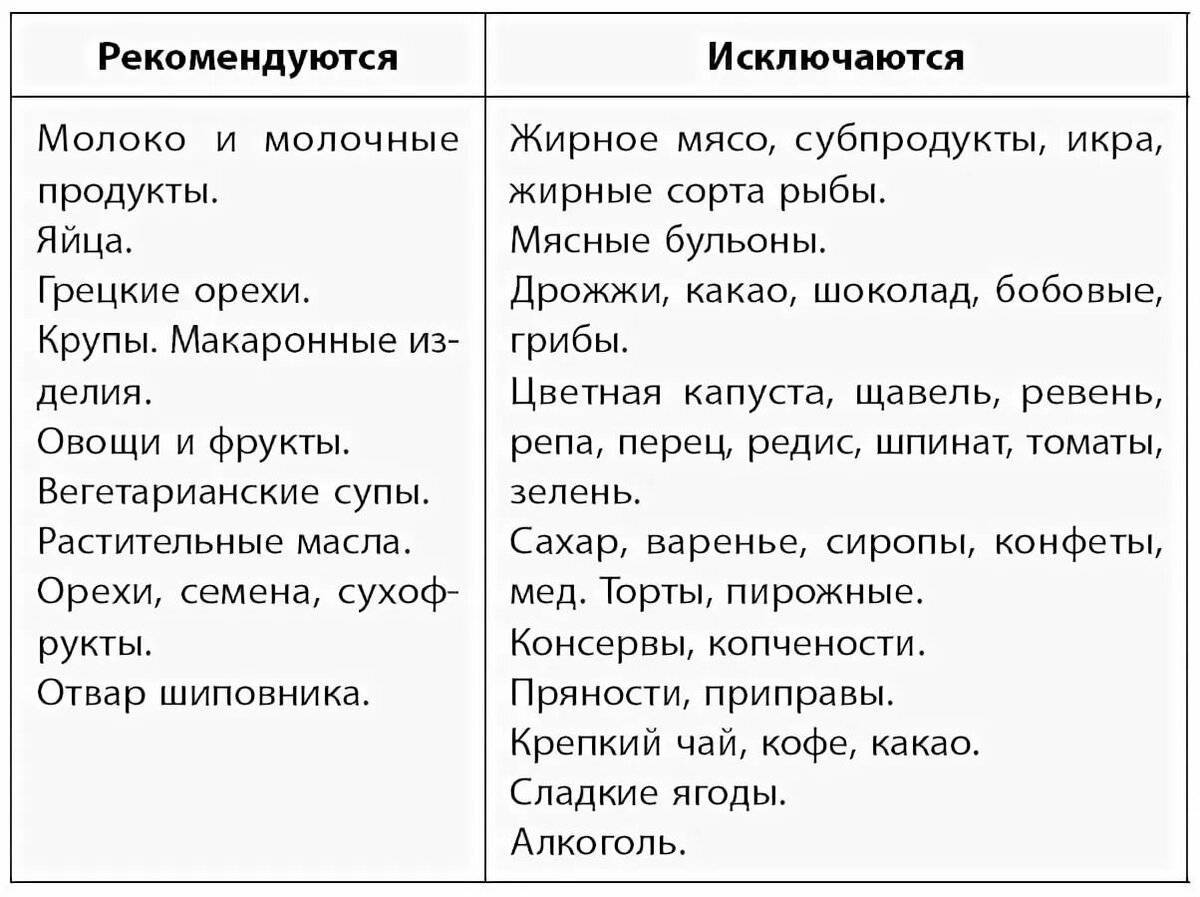
Лучше всего при подагре — вегетарианская диета. Это различные овощные и молочные супы, кисломолочные продукты, фруктовые отвары.
Из мяса в диету при подагре рекомендуется включать прежде всего диетические виды — курица, индейка, кролик. Разрешены куриные яйца, отварная рыба, кальмары, креветки.
При соблюдении диеты при подагре очень полезен нежирный творог и блюда из него, нежирные сорта сыра. Рекомендуются каши из различных круп, макаронные изделия. Каши варят на разведенном молоке
Цельное молоко употреблять с осторожностью.
Рекомендованы почти все виды овощей — капуста белокочанная, морковь, картофель, огурцы, кабачки, баклажаны. Несколько ограничивают цветную капусту, спаржу, шпинат, ревень, сельдерей, перец, редис
Полезна зелень, но зеленый лук и петрушка — в небольших количествах.
Из сладостей допускаются нешоколадные конфеты, варенье, мармелад, пастила, зефир. Очень полезны фрукты — яблоки, сливы, груши, абрикосы, апельсины, а также различные ягоды, все виды орехов, семечки.
Диета при подагре предполагает ограничение употребления соли.
Диета при подагре разрешает следующие напитки — зеленый чай, чай с лимоном, молоком, цикорий, отвары шиповника, пшеничных отрубей, соки фруктов, ягод, овощей, морсы, квас, компоты. Особенно ценны морсы из брусники и клюквы. Способствует выведению из организма излишков пуринов огуречный сок (до 1 стакана в день), щелочные минеральные воды (мало минерализованные).
Разрешается хлеб белый и черный. Масло лучше растительное (обязательно оливковое, льняное), ограничено — сливочное.
При обострении заболевания ограничивают или даже вовсе исключают мясо, рыбу, а через день устраивают разгрузочные дни (фруктово-овощные — 1,5 кг разрешённых овощей или фруктов); творожно-кефирные (400 г. нежирного творога +500 г кефира); молочные или кефирные (1 — 2 литра). Такая диета способствует ощелачиванию мочи и повышает растворимость мочевой кислоты
Вне обострения разрешается мясо и рыба (не чаще 3-х раз в неделю), но только отварные, так как в бульон уходит более половины пуриновых веществ. Из отварного мяса (рыбы) хорошо сделать котлеты, тефтели, суфле, можно готовить блюда и на пару, а также запекать. Овощи, картофель отваривают или готовят на пару.
Во все периоды заболевания рекомендуется диета при подагре №6 и периодические разгрузочные дни (компотный, творожный, молочный, яблочный, морковный, арбузный).
7 особенностей
1. При больших дозировках, которые превышают рекомендуемые 1500 мг в день в разы, наблюдается увеличение газообразования и «размягчение стула». У некоторых людей этот эффект бывает и при обычном приеме.
2. В составе биодобавок есть балластные загрязняющие вещества, от которых невозможно полностью избавиться с помощью современных технологий. Считается, что они могут вызывать аллергическую реакцию.
3. В составе сульфата глюкозамина, стабилизированного солью (хлоридом натрия), достаточно много пищевой соли. Поэтому при его приеме ее количество в пище необходимо намеренно сократить, например, перестать подсаливать еду во время приготовления. Иначе есть риск развития почечных патологий и проблем с артериальным давлением.
При патологиях почек сульфат глюкозамина с хлоридом натрия может быть опасен
4. Хондропротекторы нельзя принимать во время беременности и лактации, а также детям до 15 лет. Среди этих категорий пациентов исследования относительно воздействия глюкозамина и хондроитина на организм не проводились.
5. Хондроитин способен разжижать кровь. Поэтому люди, принимающие разжижающие препараты, должны быть особенно осторожны, чтобы избежать кровотечений.
Источник хондроитина – хрящи и трахеи рыб и крупного рогатого скота
6. Есть мнение, что доза глюкозамина, превышающая допустимую в 6-7 раз, может спровоцировать сахарный диабет, поскольку вещество является моносахаридом. Это мнение подкреплено исследованиями, которые проводились пока только на животных
Тем не менее, людям с сахарным диабетом или склонностью к нему, стоит проявлять предельную осторожность
7. Хондроитин и глюкозамин – вовсе не панацея: для них характерна индивидуальная усваиваемость. Организм одного пациента усваивает моносахариды отлично, а у другого терапевтический эффект от лечения хондропротекторами напрочь отсутствует.
Эффективность хондроитина и глюкозамина не так однозначна, как утверждают многие ортопеды. Вот один из альтернативных взглядов на хондропротекторы с указанием их побочных эффектов:
Несмотря на определенные побочные эффекты, хондропротекторы все равно во много сотен раз безопаснее, чем длительный прием нестероидных противовоспалительных средств, которые часто назначают при лечении артроза.
Современной медицине известны еще более безопасные терапевтические методы, например внутрисуставные инъекции синтетического заменителя синовиальной жидкости «Нолтрекс»
Препарат не содержит животного белка, поэтому не вызывает аллергии, кроме того, с осторожностью разрешен для приема людям с сахарным диабетом
Какой бы вариант борьбы с остеоартрозом ни был выбран, лечение должно быть комплексным. Чтобы помочь организму восстановить вязкость и количество синовиальной жидкости, необходимо потреблять достаточно воды, придерживаться принципов здорового питания и жить активной жизнью.
Виды подагры
Подагра может быть первичной и вторичной.
Первичная подагра передается по наследству и связана с недостаточной функцией ферментов, участвующих в регуляции уровня мочевой кислоты.
Вторичная подагра развивается на фоне уже имеющегося заболевания, при котором в силу тех или иных причин отмечается повышенное образование мочевой кислоты, например, при заболеваниях крови или хронических болезнях почек. В таких случаях лечение должно быть направлено на лечение болезни, приведшей к развитию вторичной подагры.
Нормальными считаются следующие показатели уровня мочевой кислоты в крови:
- у мужчин моложе 60 лет — 250-450 мкмоль /л; старше 60 лет — 250-480 мкмоль /л;
- у женщин до 60 лет — 240-340 мкмоль /л; в более старшем возрасте – 210-430 мкмоль /л;
- у детей до 12 лет – 120-330 мкмоль /л.
Превышение этих показателей указывает на нарушение обмена мочевой кислоты и повышенный риск развития симптомов, свойственных подагре. В такой ситуации необходимо пройти обследование для уточнения причины такого нарушения, а также своевременного выявления заболеваний, ведущих к повышению уровня мочевой кислоты. Раннее выявление таких фоновых заболеваний в ряде случаев позволяет своевременно начать лечение и избежать опасных для жизни осложнений. При длительном нарушении обмена мочевой кислоты с повышенным выведением ее с мочой неизбежно развивается мочекаменная болезнь и в конечном итоге почечная недостаточность.
Стоимость услуг
- Первичная консультация врача ревматолога
1 800 руб. - Повторная консультация врача ревматолога
1 600 руб. - Первичная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, ДМН Тепляковой О.В.
3 500 руб. - Повторная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, ДМН Тепляковой О.В.
3 200 руб. - Первичная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, КМН Сарапуловой А.В.
2 500 руб. - Повторная консультация врача — ревматолога, консультанта Уральского государственного медицинского университета, КМН Сарапуловой А.В.
2 300 руб. - Первичная консультация врача — ревматолога высшей категории
2 000 руб. - Повторная консультация врача — ревматолога высшей категории
1 800 руб.
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Вопросы пациентов об отеках на ногах (нижних конечностях)
Избавиться от отёков ног в большинстве ситуаций вы сможете только при помощи доктора. Сначала необходимо выяснить причину отёка. Начать диагностику можно с визита к терапевту и флебологу.
Отёк ног при варикозе вен нижних конечностей возникает вследствие нарушения работы клапанного аппарата венозных сосудов. Это приводит к застою жидкости и формированию отёчности.
Отёк ног лечится в зависимости от причины, его вызвавшей. Патология сердца, почек, венозной системы, травмы требуют своего, определённого лечения. Начать лечить отёк ног нужно с обращения к хорошему, внимательному доктору.
Если отекают ноги, возможно, потребуется обратиться к нескольким специалистам. Начать можно с терапевта или кардиолога.
Если у вас отекла одна нога необходимо срочно обратиться за медицинской помощью. Лучше посетить флеболога и ортопеда. Односторонняя отёчность нижней конечности может быть признаком такого грозного состояния, как тромбоз глубоких вен.
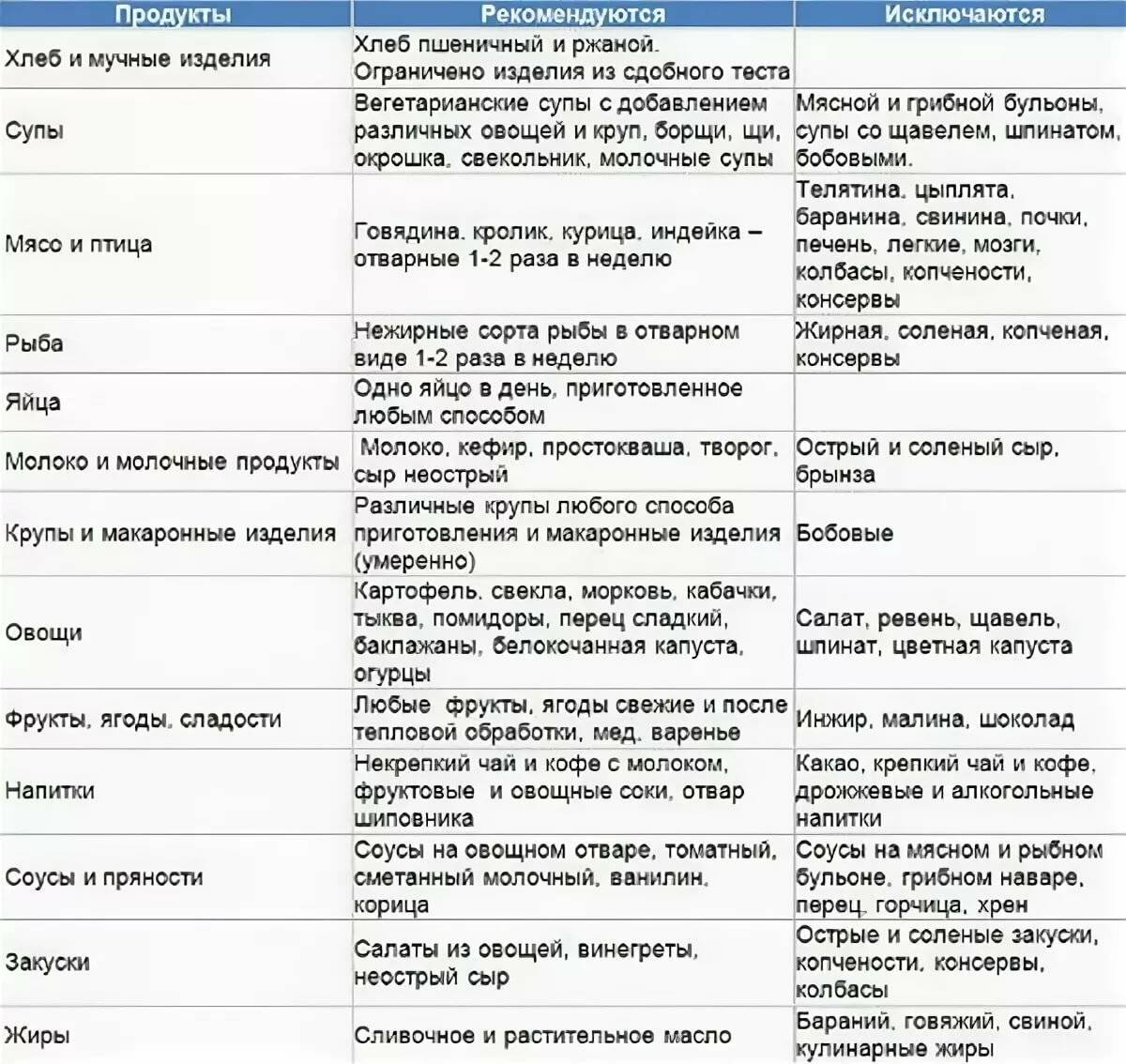
Таблица продуктов
| Вид продукта | Продукты |
| Хлебобулочные изделия | Черный, белый хлеб, хлебцы рисовые, гречневые, ржаные, выпечка из бездрожжевого теста. |
| Мясо, рыба | Не более 3-х раз в неделю (150 г порция). Кролик, индейка, курица, рыба нежирных сортов, морепродукты – мидии, кальмары. |
| Молочные продукты | Молоко, кефир не более 2% жирности, сыр до 45 % жирности, йогурт без добавок, сметана до 15% жирности, сливочное масло 82 % жирности. |
| Сладости | Белковые десерты – безе. Желе, мармелад, пастила, зефир классический без добавок, варенье домашнего изготовления, джем. |
| Крупы | Гречиха, рисовая, пшено, пшенная, киноа, булгур, кус-кус. Исключить бобовые – кукурузная. |
| Яйца | Куриные, перепелиные – не более 2 штук в день. |
| Масла | Растительные – оливковое, ореховое, льняное, шиповника, кокосовое. Сливочное органическое, 82 % жирности. |
| Фрукты, ягоды | Сухофрукты разрешены все, кроме изюма. Цитрусовые: апельсины, лимоны, мандарины, помело. Абрикосы, клубника, малина, груши. |
| Овощи | Картофель, морковь, огурцы, помидоры, кабачки, баклажаны, свекла, укроп, лук, чеснок, капуста белокочанная, тыква, патиссон. |
|
Орехи, семена |
Орехи разрешены все, кроме арахиса. Арахис может быть поражен плесенью. |
|
Напитки |
Чай зеленый, травяной, с куркумой, можно лимон добавлять в чай. Соки из разрешенных овощей и фруктов, морсы домашние, квас домашнего приготовления, минеральная вода щелочная. |
Есть ли альтернатива?
Инъекции гормонов уменьшают боль при артрозе голеностопа, колена, бедра, но оказывают и негативное влияние на организм. Особенно опасны они при сахарном диабете, артериальной гипертензии, язве желудка, а также если у пациента нарушена работа почек. К тому же кортикостероиды лишь на время избавляют от боли, значит, человеку с каждым разом будет необходима все бОльшая доза.
Вместо вредных для здоровья кортикостероидов, которые к тому же не лечат, можно выбрать другие терапевтические методы:
- инъекции хондропротекторов, которые направлены на восстановление поврежденной хрящевой ткани и нормализуют обмен веществ в суставе (курс составляет от 3 до 15 уколов);
- инъекции протеза синовиальной жидкости, например «Нолтрекс», который раздвигает поврежденные хрящевые поверхности, смешивается с суставной жидкостью и возвращает суставу нормальное функционирование.
Курс инъекций протеза синовиальной жидкости составляет 2-5 процедур. После этого об артрозе можно будет забыть на 1-1,5 года. Препарат на основе гиалуроновой кислоты или синтетический Noltrex безопасен для ЖКТ и других систем организма, не нанесет вреда диабетикам и людям с повышенным артериальным давлением.
Если вас беспокоят сильные боли в суставе, не спешите купировать их гормонами. Рассмотрите вариант лечения с перспективой на будущее, вместо того чтобы долго травить свой организм кортикостероидами.
Способ применения и дозы
У взрослых
ЦИТОФЛАВИН применяют только внутривенно капельно в разведении на 100–200 мл 5–10 % раствора декстрозы или 0,9 % раствора натрия хлорида. Скорость введения 3–4 мл/мин.
1. При инфаркте мозга препарат вводят в максимально ранние сроки от начала развития заболевания в объёме 10 мл на введение с интервалом 8–12 часов в течение 10 дней. При
тяжёлой форме течения заболевания разовую дозу увеличивают до 20 мл.
2. При последствиях цереброваскулярных болезней (инфаркта мозга, церебрального атеросклероза) препарат вводят в объёме 10 мл на введение один раз в сутки в течение 10 дней.
3. При токсической и гипоксической энцефалопатии препарат вводят в объёме 10 мл на введение два раза в сутки через 8–12 часов в течение 5 дней. При коматозном состоянии –
в объёме 20 мл на введение в разведении на 200 мл раствора декстрозы. При посленаркозном угнетении сознания – однократно в тех же дозах. В терапии гипоксической энцефалопатии при кардиохирургических операциях с использованием искусственного кровообращения вводят по 20 мл препарата в разведении на 200 мл 5 % раствора декстрозы за 3 дня до операции, в день операции, в течение 3 дней после операции.
4. Для профилактики когнитивных расстройств после обширных хирургических вмешательств у пациентов пожилого возраста препарат вводят в объёме 20 мл на введение в разведении на 200 мл 0,9 % раствора натрия хлорида. Курс лечения – 7 дней по схеме: первое введение — за сутки до операции; второе – интраоперационное введение после осуществления вводного наркоза (начало инфузии в течение 30 минут от начала операции), затем в течение 5 дней после операции. В дальнейшем рекомендуется применение препарата «ЦИТОФЛАВИН таблетки, покрытые кишечнорастворимой оболочкой» по 2 таблетки 2 раза в сутки
с интервалом между приёмами 8–10 часов в течение 25 дней.
У детей (в том числе недоношенных) в периоде новорождённости с церебральной ишемией суточная доза препарата ЦИТОФЛАВИН составляет 2 мл/кг. Рассчитанную суточную дозу препарата вводят внутривенно капельно (медленно) после разведения в 5 % или 10 % растворе декстрозы (в соотношении не менее 1:5). Время первого введения – первые 12 часов после рождения; оптимальным временем для начала терапии являются первые 2 часа жизни. Рекомендуется вводить приготовленный раствор с помощью инфузионного насоса со скоростью от 1 до 4 мл/ч, обеспечивая равномерное поступление препарата в кровоток в течение суток, в зависимости от рассчитанного суточного объёма растворов для базисной терапии, состояния гемодинамики пациента и показателей кислотно-основного состояния. Курс лечения составляет в среднем 5 суток.
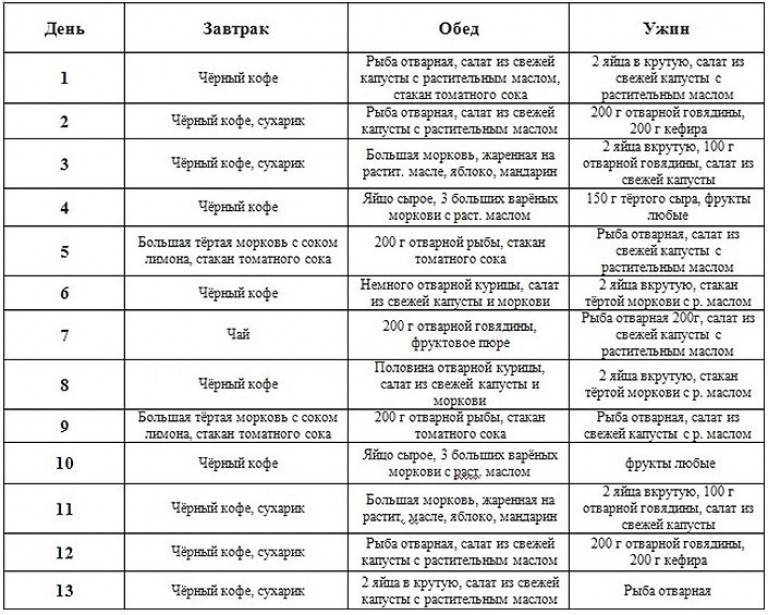
Меню на неделю
Понедельник
- Завтрак – омлет, приготовленный в духовке или на пару, можно добавить 50 мл молока + пару кусочков хлеба, 150 г овощного салата.
- Обед – суп минестроне (овощной), 130 г рыбы не жирных сортов, приготовленной на пару или сваренной.
- Ужин – тушеное овощное соте с кабачками и баклажанами 300 г, кусочек хлеба.
Вторник
- Завтрак – каша булгур или овсяная с фруктами или сухофруктами.
- Обед – плов из дикого риса и куриного филе без зажарки.
- Ужин – овощное соте с картофелем и нежирным сыром, запечённое в духовке, кусочек хлеба.
Среда
- Завтрак – йогурт с фруктами и орехами.
- Обед – крем-суп из тыквы, кабачка и картофеля, котлеты из нута, к супу можно добавить 2 чайные ложки тыквенных или льняных семечек.
- Ужин – тушеная капуста с томатами, луком и индейкой.
Четверг
- Завтрак – булгур или рисовая каша, можно варить на воде или вода + молоко, ягоды или сухофрукты.
- Обед – лобио из фасоли, овощной салат.
- Ужин – плов из булгура или дикого риса с куриной грудкой и овощами.
Пятница
- Завтрак – творог или сырники, запечённые в духовке, фрукты, 1 чайная ложка кунжута, сметана 1 столовая ложка.
- Обед – паста из твердых сортов пшеницы с морепродуктами, овощной соус.
- Ужин – гречневая крупа с рыбой, запечённой в духовке.
Суббота
- Завтрак – пшеничная каша на смеси воды и молока, сухофрукты.
- Обед – крем-суп из овощей, добавить семя льна или тыквенные семечки, кусочек хлеба или хлебец.
- Ужин – овощное соте, морепродукты, отваренное яйцо.
Воскресенье
- Завтрак – йогурт с фруктами, орехами.
- Обед – перлотто с овощами и сыром.
- Ужин – тушеная капуста с овощами и тефтелями из мяса индейки.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.

1
Общий анализ крови
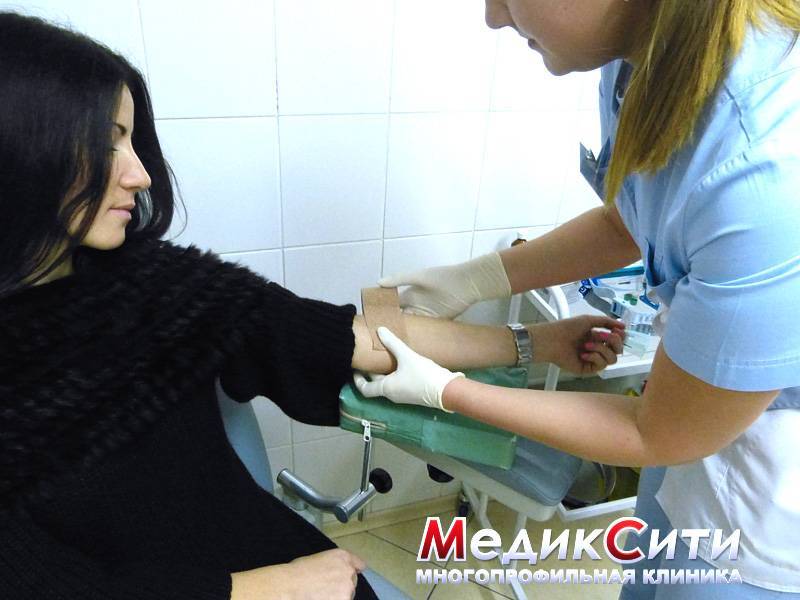
2
Иммунологический анализ крови
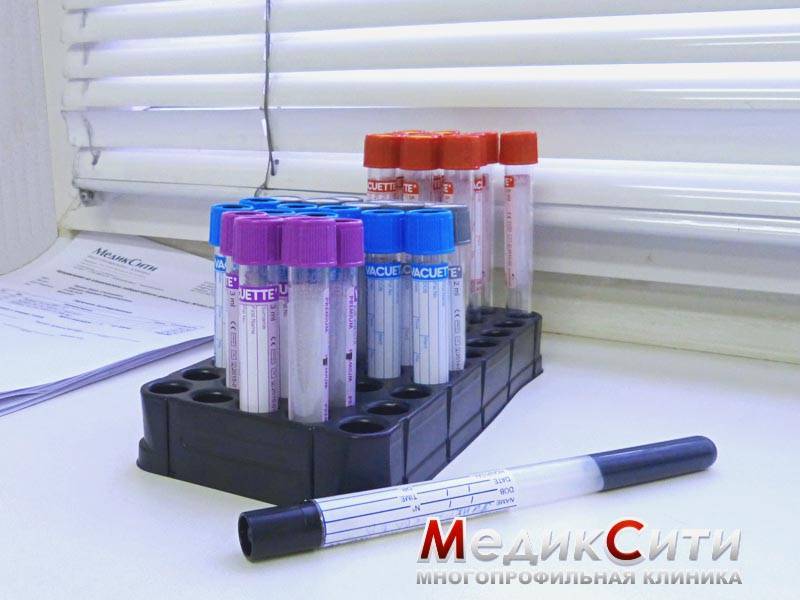
3
Диагностика подагры в МедикСити
Прежде чем отвечать на вопрос о том, можно ли ставить прививку от Ковид при варикозе, необходимо разобраться в том, что такое это варикозное расширение вен.
Оно является очень распространенным заболеванием, которому в равной степени подвержены представители обеих половин человечества. Данное заболевание поражает нижние конечности и глубокие вены человека. Это может привести к образованию тромбоза и посттромбофлебитической болезни.
Признаки варикозного расширения вен
Все симптомы этого заболевания делятся на два вида: субъективные и объективные. К первым можно отнести следующие проявления:
- ноющие боли в икроножных мышцах;
- чувство зуда и жжения вдоль венозных артерий, которые поражены варикозом;
- ощущение тяжести в нижних конечностях, которая усиливается к вечеру;
- появление гиперпигментации кожи;
- образование трофической венозной язвы голени;
- болевые ощущения в икрах, которые усиливаются во время ходьбы;
- появление отечности в районе стоп и голени.
Ко второму типу признаков относятся следующие:
- изменение цвета и структуры кожи;
- появление сосудистых звездочек;
- образование венозной трофической язвы;
- проявление расширенных внутрикожных и подкожных вен;
- образование липодерматосклероза;
- возможность увидеть расширенные венозные сосуды даже без использования специального оборудования.
Стадии заболевания и его классификация
Как и большинство других болезней, варикозное расширение вен проходит несколько стадий. Они отличаются друг от друга распространением патологии и ее симптомами. Принято выделять три стадии:
- компенсация;
- субкомпенсация;
- декомпенсация.
Необходимо учитывать, что осложнения могут возникать на любой из этих стадий, однако максимальная вероятность этого возможна только на двух последних. Варикозное расширение вен способно послужить спусковым механизмом для развития следующих патологий:
- трофической экземы;
- тромбоза глубоких вен;
- рожистых воспалений;
- тромбофлебита.
Причины развития заболевания
Развитию варикозного расширения вен на ногах могут способствовать определенные обстоятельства и факторы. Среди них принято выделять следующие:
- Нарушение работы венозного клапана. Это приводит к тому, что поток крови устремляется вниз под действием силы тяжести всякий раз, когда человек становится на ноги. Расположенные вокруг глубоких вен мышечные волокна начиная сокращаться при ходьбе. Таким образом эти вены опустошаются. Кровь начинает попадать в поверхностные вены через специальные сосуды с недостаточными клапанами. Вследствие этого они переполняются кровью, которая приводит к их растяжению и расширению.
- Наследственное предрасположение. Ученые до сих пор не могут прийти к единому мнению по поводу степени влияния этого фактора на вероятность заболевания.
- Нарушение гормонального фона. За последние годы роль этого фактора в развитии болезни значительно усилилась. Этот факт обуславливается тем, что многие женщины в качестве контрацептива употребляют гормональные препараты. Также широкое распространение получило гормонозаместительное лечение остеопороза.
- Образ жизни, связанный с длительными статическими нагрузками или регулярным поднятием тяжестей.
- Ожирение. Научно доказано что эта патология оказывает непосредственное влияние на вероятность развития варикозного расширения вен.
Всем интересующимся вопросом, можно ли делать прививку от коронавируса при варикозе, стоит знать, что можно. Данное заболевание не является обязательным ограничением от вакцинации против Covid-19. Однако необходимо учитывать, что прививка допускается только при отсутствии обострения варикоза. Если у человека диагностирован острый тромбофлебит, который относится к стадии декомпенсации, он является противопоказанием к вакцинации, а значит делать прививки от коронавируса категорически запрещено.
Диагностика подагры
Для обследования используются следующие методы:
- пункция сустава и исследование синовиальной жидкости на наличие МУН (кристаллов мононатриевых уратов);
- анализ мочи для определения количества мочевой кислоты;
- анализ крови на уровень мочевой кислоты;
- рентгенография суставов (выявление деформации суставов и подкожных тофусов;
- КТ и МРТ (позволяют определить наличие тофусов).
При дифференциальной диагностике необходимо исключить другие заболевания, такие как псевдоподагра, ревматоидный артрит, артроз, инфекционные заболевания, бурсит большого пальца стопы.
1
МРТ суставов
2
Диагностика подагры
3
МРТ суставов
Какие препараты вводят в сустав
В зависимости от нужного эффекта, от стадии гонартроза или коксартроза, от диагноза назначают препараты с таким действием:
- местные анестетики – обезболивание на короткое время (сочетают с другими препаратами);
- глюкокортикоиды – противовоспалительное действие сохраняется от недели до месяца;
- хондропротекторы – стимуляция восстановления хрящевой ткани;
- протезы синовиальной жидкости – восстановление суставной жидкости и функций сустава;
- плазма, обогащенная тромбоцитами, – стимуляция самовосстановления сустава.
Препарат для инъекций выбирает врач в зависимости от целей и клинической картины
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.
- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии. Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную — присутствует при рождении,
- Приобретенную — из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное — иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования — лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение — из-за сдавления лимфатических каналов в брюшной полости или тазу.
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
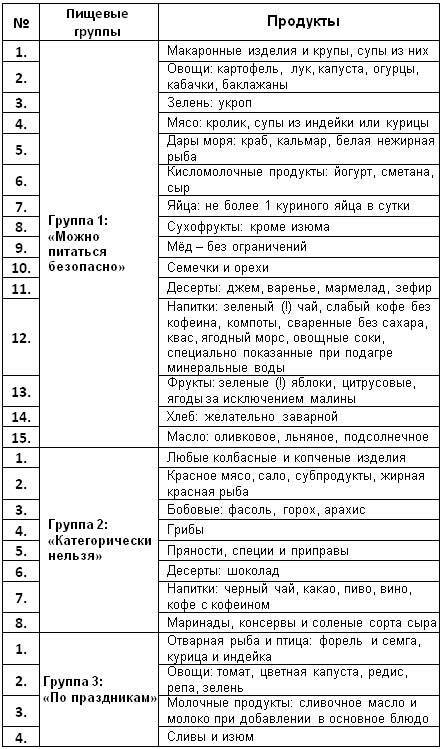
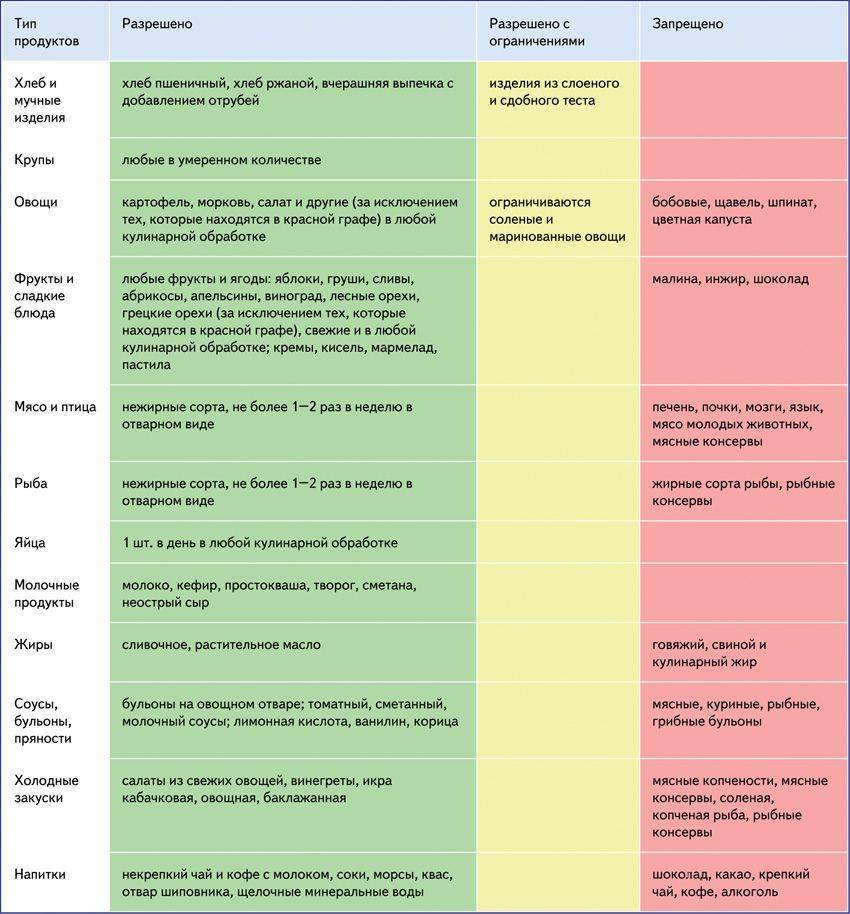
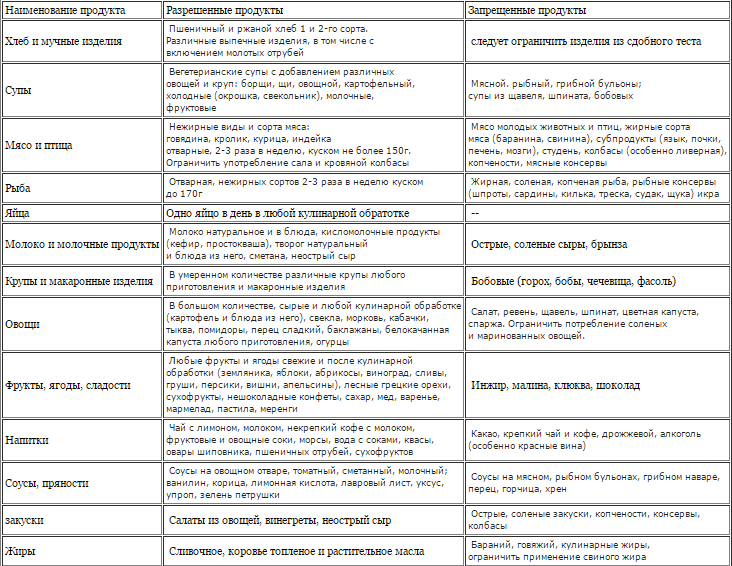
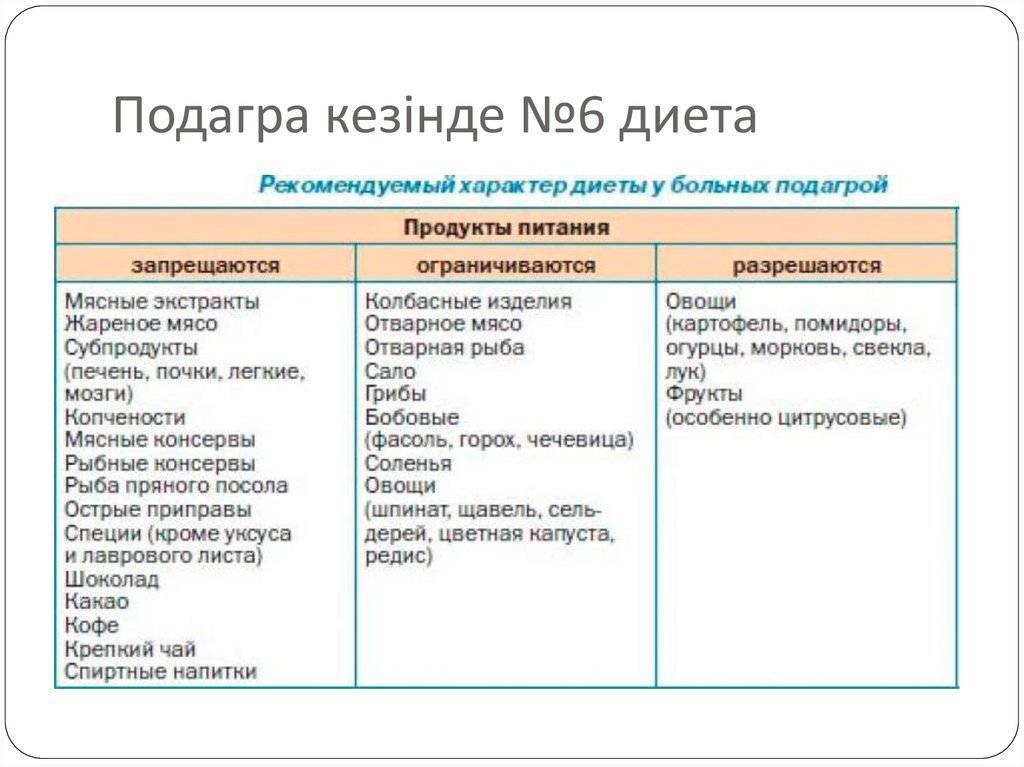
Продукты, запрещенные при подагре
Так что же запрещает диета при подагре? Прежде всего ограничения касаются мясных продуктов. Больной должен отказаться от мясных, рыбных и грибных бульонов, мяса молодых животных, субпродуктов (печенки, почек, легких), мясных копченостей и соусов, животных жиров.
Исключаются соленая и жареная рыба, рыбные консервы, икра. При обострении также исключаются жирные сорта рыбы в любом виде.
При соблюдении диеты при подагре необходимо отказаться от всех видов бобовых (чечевица, горошек, бобы, фасоль, соя), от различных пряностей (перец, хрен, горчица).
Категорически запрещается алкоголь, в том числе и пиво.
Не рекомендуется крепкий чай, кофе, какао. Исключается шоколад, кремовые торты и пирожные, малина, инжир, виноград.
Под запретом также соленые и острые сыры.
В каких случаях назначают гормоны
На поздних стадиях артроза тазобедренного сустава или любого другого, когда боли беспокоят пациента почти всегда и обезболивающие таблетки не помогают, могут назначить более сильное средство. Это экстренная мера терапии, способная быстро снять боль и улучшить самочувствие. К сожалению, есть у этой медали и обратная сторона, особенно если прибегать к такому методу чаще, чем это необходимо.
Кеналог, дипроспан и другие препараты кортикостероидной группы быстро купируют воспаление, убирают отек и опухание. Однако они вовсе не излечивают от артроза, не восстанавливают питание хряща и не улучшают состояние сустава. Это только скорая помощь – мощный удар по организму, особенно если прибегать к такому лечению остеоартроза слишком часто.
Частые инъекции гормональных препаратов не выдержит ни один организм
Разгрузочный день на гречке: полезные рекомендации и советы
Для того, чтобы добиться эффективных результатов, необходимо следовать представленным рекомендациям и советам.
1. Разгрузочный день на гречке позволит потерять 1-1,5 кг только в том случае, если четко следовать рецепту приготовления каши, не употреблять больше никакой пищи.
2
Очень важно соблюдать водный баланс, а именно, выпивать в течение дня как минимум 2 литра негазированной чистой воды. В обратном случае организм не будет получать достаточно жидкости для того, чтобы избавиться от токсинов и шлаков
3. Разгрузочный день на гречке дает лучший эффект, чем «голодный отдых». Независимо от того, какой из представленных выше рецептов выберет для себя человек, средняя калорийность составляет 900 единиц. Чувства голода нет, зато запускается процесс жиросжигания.
4. Полезно будет совместить разгрузочный день с физическими нагрузками. Например, сходить на бассейн или уделить немного времени зарядке, длительной прогулке на свежем воздухе.
Разгрузочный день на гречке положительно сказывается не только на работе желудочно-кишечного тракта, но и на внешнем виде человека. Когда выходят шлаки и токсины, кожа приобретает здоровый внешний вид, исчезают мешки под глазами – взгляд не кажется уставшим. Проводить разгрузочный день на гречке рекомендовано проводить раз в неделю для того, чтобы поддерживать себя в форме.
Полезные ссылки:
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин — очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
Особые указания
Введение препарата новорождённым (недоношенным) детям осуществлять под контролем показателей кислотно-основного состояния капиллярной крови не реже 2 раз в сутки (как перед
началом, так и в процессе терапии). По возможности следует контролировать показатели сывороточного лактата и глюкозы. Скорость введения раствора, содержащего ЦИТОФЛАВИН, следует уменьшить или временно прекратить инфузию новорождённым (недоношенным) детям:
– находящимся на искусственной вентиляции лёгких – при появлении признаков смешанного (респираторно-метаболического) алкалоза, угрожающего развитием нарушений
мозгового кровообращения;
– при сохранённом спонтанном дыхании и респираторной поддержке методом постоянного положительного давления в дыхательных путях (СИПАП) или получающим воздушно-кислородную смесь через маску – при появлении лабораторных признаков метаболического алкалоза, угрожающего появлением или учащением приступов апноэ.
У больных сахарным диабетом лечение проводить под контролем показателя глюкозы крови.
Возможно интенсивное окрашивание мочи в жёлтый цвет.