ВВЕДЕНИЕ
Обнаружение и дифференцирование простейших (отличие патогенных форм от непатогенных) — довольно сложная задача. Большинство одноклеточных организмов в кале обнаруживают в двух формах: вегетативной (стадия трофозоита) — активной, подвижной, жизнедеятельной, легко поддающейся вредным воздействиям (в частности, охлаждению) и потому быстро погибающей после выделения из кишечника, и в виде устойчивых к внешним воздействиям цист (ооцист). В оформленном кале простейшие, как правило, обнаруживают лишь в инцистированном состоянии; для обнаружения вегетативных форм необходимо исследовать кал еще в тёплом состоянии. Это обусловлено тем, что в остывшем кале вегетативные формы простейших быстро гибнут и мертвыми быстро поддаются действию протео-литических ферментов, вследствие чего теряют характерные особенности своей структуры. Кроме того, при остывании уменьшается, а затем исчезает подвижность простейших — важный вспомогательный фактор при их дифференцировании.
В фекалиях можно выявить 20 видов простейших (8 патогенных и условно-патогенных и 12 комменсалов). Простейшие кишечника обитают в тонкой или толстой кишках в стадии трофозоита и/или цисты. Они относятся к одной из 4 групп: амёб, жгутиковых, реснитчатых и кокцидий. Основными и наиболее значимыми простейшими, вызывающими заболевания у человека, являются лямблии, дизентерийная амёба и балантидий.
Лечение амебиаза
Кишечный амебиаз лечат противопротозойными препаратами – йодохинолом, паромомицином или дилоксанидом фуроатом.
При симптоматической кишечной инфекции и внекишечных заболеваниях назначается комбинированная терапия: лечение метронидазолом или тинидазолом должно сопровождаться лечением йодохинолом или паромомицином. Нитроимидазолы оказывают губительное действие на трофозоиты, но не действуют на цисты. Люминальные противопротозойные агенты действуют на цисты и вегетативные формы в просвете кишечника.
Важные условия успешного лечения:
- Бессимптомная инфекция E. histolytica должна быть обязательно пролечена, чтобы искоренить инфекцию и предотвратить дальнейшее распространение цист в окружающую среду.
- Бессимптомные пациенты, инфицированные E. histolytica, также должны лечиться йодохинолом или паромомицином, поскольку они не только могут заразить других, но и получить осложнения. У 4-10% инфицированных при отсутствии терапии болезнь развивается в течение года.
- Лечение инвазивного заболевания обычно состоит из применения перорального или внутривенного метронидазола, а также люминального агента (противопротозойного) для искоренения колонизации кишечника.
- Альтернативные методы лечения амебиаза включают тинидазол, эметин гидрохлорид и пентамидин.
Симптомы Амебиаза:
Инкубационный период болезни составляет от 1 нед до нескольких месяцев. В соответствии с классификацией ВОЗ различают кишечный (острый и хронический с различными осложнениями), внекишечный (с поражением различных систем и органов, чаще всего печени) и кожный амебиаз.
Заболевание начинается остро или постепенно, обычно с развитием прогрессирующего язвенного колита. В последующем может возникнуть абсцесс печени. При локализации амебного абсцесса в верхних отделах печени у ряда больных возникают базальная пневмония, обычно правосторонняя, сухой плеврит, часто образуются плевродиафрагмальные сращения. Прогресси-рованис печеночного абсцесса в этих условиях может приводить к прорыву абсцесса в правое легкое с формированием бронхо-печеночного свища. Больные отмечают лихорадку, боли в правой половине груди, сухой болезненный кашель, одышку, в дальнейшем появляется обильная мокрота темно-коричневого («шоколадного») цвета.
Прорыв печеночного абсцесса в плевральную полость сопровождается развитием эмпиемы плевры с резким ухудшением состояния больных, гсктической лихорадкой, нарастающей дыхательной недостаточностью.
Гематогенный занос амеб в легкие обусловливает развитие амебной пневмонии, проявляющейся лихорадочной реакцией, болями в грудной клетке, болезненным кашлем со скудной серо-коричневатой мокротой, в которой могут быть обнаружены тканевые формы амеб. Присоединение вторичной инфекции обусловливает гнойное расплавление очагов некроза и формирование абсцесса легкого. Рентгенологическое исследование вначале выявляет инфильтративный фокус, чаще в правом легком, напоминающий туберкулезное поражение. В дальнейшем обнаруживается округлая тень с умеренно выраженной перифо-кальной инфильтрацией, а в случае дренирования полости абсцесса в бронх выявляется горизонтальный уровень.
Течение болезни длительное, возможен прорыв легочного абсцесса в плевральную полость с развитием пиопневмото-ракса.
Библиография
Амебиаз, пер. с англ., ВОЗ, сер. техн. докл., №421, Женева, 1970; Гордон Е. И. и др. Лабораторные методы исследования патогенных простейших, М., 1957, библиогр.; Еолян Р. О. Абсцессы печени и их лечение, М., 1949, библиогр.; Калиничева И. Г. Хирургические осложнения амебна за, Сталинабад, 1957, библиогр.; Кассир с кий И. А. и Плотников Н. Н. Болезни жарких стран, с. 189, М.,, 1964, библиогр.: Сванидзе Д. П. История изучения амебиаза и борьбы с ним в СССР, М., 1955, библиогр.; он же, Амебиаз и балантидиаз, М., 1959, библиогр.; Соловьев М. М. и Пшеничный Г. С. Изучение сывороток от больных амебиазом кишечника реакцией флюоресцирующих антител, Мед. паразитол., т. 40, № 6, с. 643, 1971, библиогр.; Сченснович В. Б. и Плотников Н. Н. Амебная дизентерия, Многотомн. руководство, по микробиол., клин, и эпидемиол. инфекционных болезней, под ред. Н. Н. Жукова-Вережникова, т. 9, с. 160, М., 1968; El-Hashimi W. а. Рittman T. Ultrastructure of Entamoeba histolytica trophozoites obtained from the colon and from in vitro cultures, Amer. J. trop. Med. Hyg., v. 19, p. 215, 1970, bibliogr.; Lowe Сh. Y. а. Маеgraith B. G. Electron microscopy of Entamoeba histolytica in host tissue, Ann. trop. Med. Parasit., v. 64, p. 469, 1970, bibliogr.; Mansоn-ВahrP. E. a. Оrmеrd W. E. Amoebic and bacillary dysentery and the enteric fevers, Practitioner, v. 207, p. 154, 1971; Rubidge C. J., Sсragg J. N. a. Powell S. J. Treatment of children with acute amoebic dysentery, Arch. Dis. Childh., v. 45. p. 196, 1970, bibliogr.; Wilmot A. J. Intestinal amoebiasis, Practitioner, v. 203, p. 634, 1969, bibliogr.
Этиология Амебиаза
Матевосян Ш. M. Паразитология и эпидемиология амебиаза, Ереван, 1951, библиогр.; Сченснович В. Б. Влияние кортизона и спленэктомии на реактивность организма при экспериментальном амебиазе, Мед. паразитол., т. 30, № 4, с. 455, 1961; Сченснович В. Б. и Соловьев М. М. Сравнительная вирулентность для крыс штаммов Entamoeba histolytica, выделенных от больных амебиазом и от здоровых носителей, там же, № 6, с. 694; Вrumpt E. Precis de parasitologie, P., 1949; Craig C. F. Laboratory diagnosis of protozoan diseases, Philadelphia, 1942, bibliogr.; Deschiens R. L’amibiase et lamibe dysenterique, P., 1965, bibliogr.; Ho are C. A. Handbook of medical protozoology, L., 1949, bibliogr.
Патологическая анатомия Амебиаза
Войно-Ясенецкий М. В. Амебиаз. Многотомн. руководство по пат. анат., под ред. А. И. Струкова, т. 9, с. 674, М., 1964, библиогр.; Carter R. F. Primary amoebic meningo-encephalitis, J. Path. Bact., v. 96, p. 1, 1968; Duma R. J. a. o. Primary amoebic meningoencephalitis caused by Naegleria, Ann. intern. Med., v. 74, p. 923, 1971; Fischer W. Die Amöbenruhr, Handb. spez. path. Anat. u. Histol., hrsg. v. F. Henke u. O. Lubarsch, Bd 4, T. 3, S. 441, В., 1929, Bibliogr.
H. H. Плотников; М. В. Войно-Ясенецкий (пат. ан.), Б. А. Павлова (этиол.).
Распространение
Достоверной статистики заболеваемости амебиазом нет. При изучении инфицированности E. histolytica населения разных стран получены неодинаковые данные. Это связано с рядом причин и, в частности, с тем, что некоторые авторы относили к E. histolytica непатогенную E. hartmanni. Средняя частота обнаружения E. histolytica — 10—15%. Преобладающее большинство инфицированных — амебоносители. Клинически выраженные формы амебиаза среди больных кишечными расстройствами в зоне умеренного климата составляют 1—2%, а в Африке, Южной Азии, Центральной и Южной Америке — до 20%. Возможность эпидемических вспышек амебиаза сомнительна.
Этиология болезни
Современной науке известны два вида заболевания пчел по этиологическому признаку: заразные и незаразные. Незаразные заболевания не имеют опасных возбудителей и не переходят от больных к здоровым. Основными причинами их появления могут служить сбои в питании, плохое содержание и разведение, долгая зимовка и ослабление потомства.
При незначительном и малом кормлении могут развиться дистрофии (нарушение кормления). При нехватке пыльцы – протеиновая, при нехватке меда – олигосахаридная болезнь.
В следствии попадания в пищеварительную систему инфекционного возбудителя развиваются заразная болезнь. Тип возбудителя определяет вид болезни – инфекционный или инвазивный. Бактерии, вирусы, грибы, риккетсии, клещи, гельминты – возбудители заразных болезней.

Причины инвазивных, как правило, органического происхождения: бактерии, микробы, личинки и другие. Худшее влияние на пчелиное семейство оказывают заразные инфекции: мериканский и общеевропейский гнильцы, парагнилец, колибактериоз, мешотчатый расплод, кандидамикоз, прочие микозы. Среди них и амебы, вызывающие Амебиаз.
Причины болезни
В следствии прекращения работы выделительной и пищеварительной систем гибнет большая часть улья. Заболевание матки семейства приводит к уменьшению ее яйценосткости, и как результат замедляется процесс размножения и развития всего улья. Трутни слабеют, становятся малоподвижными, вялыми и не спариваются.
Наиболее остро болезнь проходит в весенне-осенний период. В период зимовки могут особенно пострадать матки, так как их заболевание протекает вяло и тяжело диагностируется. Глисты амебы могут оставаться в организме долгое время, более 6 месяцев.

Очагом заражения являются уже заболевшие индивиды, зараженная вода и корм. Размножение паразитов происходит при хороших условиях (23-32) в период от 21 до 29 дней и после образуются цисты, которые, созревшая проходят с потоком жидкости в пищеварительный тракт и выходят с экскрементами. В течении 5 – 6 месяцев вместе с фекалиями остаются в сотах и заражают остальных пчел.
Причины болезни
В следствии прекращения работы выделительной и пищеварительной систем гибнет большая часть улья. Заболевание матки семейства приводит к уменьшению ее яйценосткости, и как результат замедляется процесс размножения и развития всего улья. Трутни слабеют, становятся малоподвижными, вялыми и не спариваются.
Наиболее остро болезнь проходит в весенне-осенний период. В период зимовки могут особенно пострадать матки, так как их заболевание протекает вяло и тяжело диагностируется. Глисты амебы могут оставаться в организме долгое время, более 6 месяцев.

Очагом заражения являются уже заболевшие индивиды, зараженная вода и корм. Размножение паразитов происходит при хороших условиях (23-32) в период от 21 до 29 дней и после образуются цисты, которые, созревшая проходят с потоком жидкости в пищеварительный тракт и выходят с экскрементами. В течении 5 – 6 месяцев вместе с фекалиями остаются в сотах и заражают остальных пчел.
Заболевание
Изначально, вне тельца пчелы, амебы располагаются в виде цисты. Это своеобразные шарообразные яйца. Через некоторое время амеба вылупляется. Она передвигается внутри особи посредством ложных ножек. Они имеют острые загнутые кончики (рекомендуется ознакомиться с фото). Паразиты могут находиться в организме пчелы более полугода, если для них созданы комфортные условия.

Паразиты могут находиться в организме пчелы более полугода
Опасно то, что амебы вызывают поражение мальпигиев, что приводит к недомоганию, а после – к смерти насекомого. Плохо то, что гибнет взрослый трудоспособный выводок, после этого функционирование всего улья в целом может прекратиться. Нужно помнить, что любой инвазионный мор может разнестись в считанные дни по всей пасеке.
Пчела заглатывает цисту. Она попадает в среднюю кишку, поражение мальпигиев начинается примерно после двух недель после заражения. Больная пчела распространяет цисты с фекалиями. Плохо то, что они могут находиться в неактивном состоянии несколько месяцев. То есть при возникновении болезни необходимо произвести тщательную дезинфекцию. Запускать это дело нельзя, так как в один момент паразитом будут поражены все пчелы, и тогда это будет означать гибель всей семьи.
Профилактика
Улучшения условий содержания и кормления пчел – основные методы профилактики инфекционных и не инфекционных заболеваний пчел. Падевый мед заменяется цветочным. помещения проветриваются и дезинфецируются.

Специалисты и ветеринары рекомендуют пользоваться специальной инструкцией для профилактики болезней пчел. Из данной инструкции следует, что к основным мерам по профилактике относятся:
- Перенос пчел в обработанные дезинфекцией ульи;
- Уменьшение и утепление гнезд;
- Устранение загрязненных продуктами жизнедеятельности сот;
- Изменение рациона питания на более качественный;
- Замена маток в пчелиных семействах.
Данные меры призваны обезопасить улей от распространения опасных инфекционных заболеваний включая Амедиаз.
Патогенез (что происходит?) во время Амебиаза:
Заглоченные зрелые цисты амебы в просвете кишечника превращаются в вегетативные формы, которые в условиях снижения местной резистентности слизистой оболочки толстой кишки приобретают способность внедряться в слизистую оболочку и подслизистый слой кишки с образованием в них микроабсцессов и язвенных дефектов.
В результате гематогенной диссеминации из кишечной стенки тканевые формы амебы могут проникать в любые органы и ткани, наиболее часто в печень, реже в легкие и головной мозг, обусловливая развитие в них очагов некроза с последующим абсцедированием.
Поражение легких при амебиазе развивается вследствие как гематогенной диссеминации из других органов, так и непосредственного распространения процесса из печени. В зоне локализации амеб развивается лизис клеток с сохранением коллагеновых структур и незначительной лимфоцитарной и гистиоцитарной пролиферацией. На периферии очага обнаруживаются тканевые формы амебы. Присоединение гноеродной флоры приводит к формированию гнойного абсцесса, окруженного пиогенной оболочкой. Нагноение сопровождается выраженной общей интоксикацией
Лабораторная диагностика
Для исследования заражения проводят лабораторную диагностику. Исследуя материал на амебиаз, у больной пчелы извлекают кишечник и располагают его в специальной чаше с суспензией. Таким образом мальпигиевые сосуды становятся хорошо видны в лабораторных условиях под микроскопом.

Выделив пинцетом, их аккуратно переносят на предметное стекло. При помощи припаравальных игл материал разрезается, высушивается и окрашивают специальным раствором. Данный метод позволяет выявить вегетативные формы амеб. Если на эпиталиальных клетках мальпигиевых сосудов появляется маркер заражения, он окрашивается. Для исследования, как правило, необходимо 20 живых и 15 уже погибших особей из одного улья.
Энтомозы
К энтомозам относят заболевания пчел, вызываемые паразитированием на них различных насекомых. Известно огромное количество насекомых, ведущих паразитический образ жизни или использующих других животных в качестве хозяев во время определенных этапов своего развития. Среди энтомозов пчел наибольшее значение имеют:
- браулез
- сенотаиниоз
- физоцефалез
- мелеоз.
Браулез — вызывается мелкими бескрылыми насекомыми из семейства пчелиных вшей. Паразитируют на взрослых особях, вызывают беспокойство и истощение медоносных пчел. При паразитировании на матке приводят к нарушении процесса кладки яиц, соответственно к ослаблению семьи в целом. Браулы откладывают яйца в медовые ячейки непосредственно перед их запечатыванием. Вышедшая личинка до превращения в имаго питается воском, затем поселяется на взрослой пчеле.
В качестве мер борьбы с браулезом применяют окуривание пчелиных семей. Для этой цели используют:
- фенотиазин
- фольбекс
- табачный дым.
Перед окуриванием на дно улья кладут бумагу, улей герметизируют. На следующий день после окуривания бумагу вместе с осыпавшимися браулами извлекают из улья и сжигают.
Большинство препаратов, применяемых для профилактики и лечения варроатоза активны и в отношении браул, поэтому системное их использование приводит к оздоровлению пасеки от вшивости.
Сенотаиниоз — вызывается паразитированием на пчелах личинок сенотаинии — паразитической мухи. Данная муха распространена в средних и южных областях России. По цвету и строению сродни домашней мухе, однако, в отличие от последней, является живородящей, откладывая личинок. Обладая высокой скоростью полета, сенотаиния доганяет медленно летящую со взятком пчелу, и размещает на ее теле живых личинок, которые через некоторое время проникают в тело жертвы. Пораженная пчела в течение нескольких дней погибает, личинки развиваются в ее трупе, затем выходят и закапываются в землю, где и происходит процесс формирования взрослой особи.
Мерами борьбы с сенотаиниозом является уничтожение паразитических мух с помощью протравленных приманок и сжигании погибших пчел. Следует знать, что сенотаинии зимуют в земле, поэтому достаточно эффективной профилактической мерой является позднеосенняя вспашка земли на территории пасеки.
Физоцефалез — заболевание, вызываемое паразитированием в теле пчелы личинки мухи-круглоголовки. Болезнь во многом схожа с предыдущей, за исключением того, что личинка круглоголовки заканчивает развитие в теле погибшей пчелы, не зарываясь в землю. Из тела жертвы выходит уже сформированнное молодое насекомое.
Меры борьбы с болезнью также сходны с применяемыми при сенотаиниозе. И в том и в другом случае обязательным условием оздоровления семей является хорошо утрамбованная площадка перед ульем, дающая возможность собирать и уничтожать трупы погибших пчел.
Определение в крови антител к паразитам
Паразитов, поразивших человека, не всегда можно обнаружить при помощи соскоба или анализа кала, так как они паразитируют не только в органах ЖКТ. Именно поэтому специалисты часто настаивают, чтобы пациенты с подозрительной симптоматикой сдавали кровь на антитела к паразитам.
Выделяют следующие факторы необходимости исследования крови на антитела к паразитам:
- Плановое обследование людей, проживающих в районах с высоким риском заражения;
- Подозрение на возможное наличие в организме гельминтов;
- Проведение общих эпидемиологических исследований в регионе;
- Имеющийся в анамнезе пациента высокий уровень лейкоцитоза;
- Медкомиссия для лиц, имеющих возможность заражения глистами по роду своей деятельности – работников мясокомбинатов и скотоводческих ферм.
Высокое содержание АТ к антигенам паразитов в крови бывает возможно и в случае недавно перенесённой инвазии или протекающего в настоящее время. Полученные результаты анализа интерпретируются следующим образом:
- Положительный результат анализа на антитела к гельминтам и простейшим указывает на то, что в организме имеются паразиты. Но он может оказаться и ложным в случае наличия в анамнезе пациента таких заболеваний, как цирроз печени, туберкулёз или онкология, сопровождаемых поражениями внутренних органов;
- Отрицательный результат анализа крови, выявляющего антитела к антигенам глистов, говорит о том, что их не обнаружено. Но он не исключает только что произошедшего инфицирования, так как АТ к ним вырабатываются спустя 2 недели после заражения.
трихинеллёз, токсокароз, эхинококкоз и описторхоза
Для того чтобы полученный результат был максимально достоверным, к нему следует правильно подготовиться:
- Перед исследованием не рекомендуется употреблять пищу, так как оно должно проводиться натощак. Единственное, что можно, это пить простую воду;
- Физические нагрузки перед анализом крови на антитела к гельминтам также следует исключить;
- За сутки до диагностики запрещается употреблять алкогольные напитки и есть жирную, копчёную или солёную пищу.
По возможности за неделю до проведения анализа следует отменить приём любых лекарственных препаратов. В том случае, когда такой возможности нет, необходимо обязательно сообщить врачу – диагносту об употребляемых медикаментозных средствах. Если этого не сделать, кровь на антитела к антигенам паразитов покажет недостоверные результаты.
Лечение амебиаза
Наиболее эффективные медикаменты для уничтожения возбудителей – метронидазол и тинидазол. Их назначают курсом от 3 до 8 дней.
Лечение амебиаза включает дополнительные противомикробные препараты (интестопан, тетрациклины), лекарства для устранения диареи, вздутия живота, энтеросорбенты, витамины. При формировании абсцессов необходимо их хирургическое лечение.
При кожной форме дополнительно назначаются препараты метронидазола в виде крема.
При своевременном лечении прогноз при этом заболевании благоприятный. Опасными для жизни являются поздно диагностированные абсцессы печени или легких.
Морфологическая картина простейших при исследовании
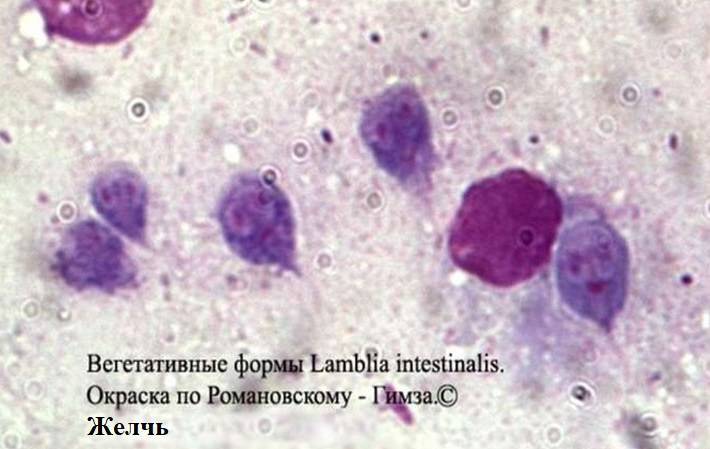
Lamblia intestinalis (лямблии) относится к классу жгутиковых. Лямблии паразитируют в тонкой кишке, преимущественно в двенадцатиперстной кишке, а также в жёлчном пузыре. Существование трофозоитов (вегетативная форма лямблий) требует жидкой среды, поэтому, попадая в толстую кишку, лямблии инцистируются, и в кале обнаруживают только цисты. Лишь при профузной диарее или после действия слабительных в испражнениях удаётся обнаружить вегетативные формы.
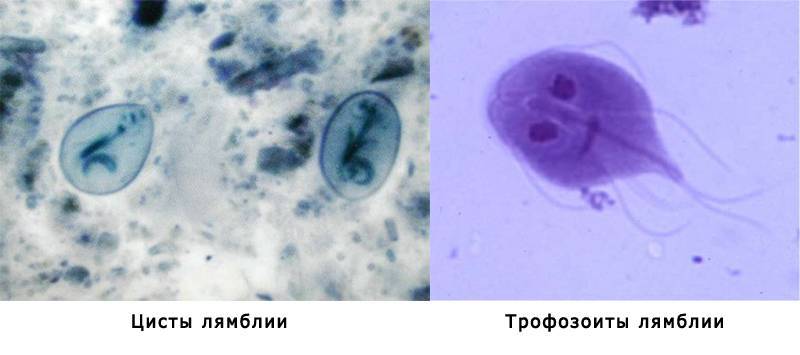
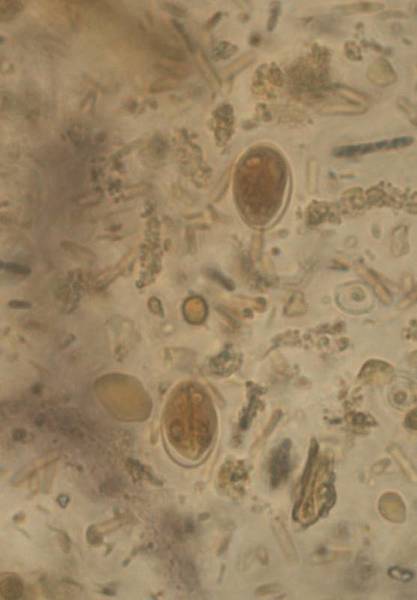

Balantidium coli. Балантидий — единственная ресничная инфузория, паразитирующая в кишечнике человека и вызывающая заболевания различной тяжести — от лёгких колитов до тяжёлых язвенных поражений. Возбудитель обнаруживают в фекалиях в форме трофозоитов или цист. Возможно носительство у здоровых людей. 




Cryptosporidium. Представителей рода Cryptosporidium в настоящее время рассматривают как важнейших возбудителей диарей. Криптоспоридии (от греч. «скрытая спора») — облигатные паразиты, поражающие микроворсинки слизистых оболочек ЖКТ и дыхательных путей человека и животных. Инфекции ЖКТ, вызванные криптоспоридиями, зарегистрированы во всех странах мира. Такое широкое распространение криптоспоридиоза связано с большим количеством природных резервуаров инфекции, низкой инфицирующей дозой и высокой резистентностью возбудителя к дезинфицирующим веществам и противопаразитарным препаратам.
Среди криптоспоридий потенциально патогенными для человека видами являются Cryptosporidium parvum и Cryptosporidium felis (выявлены у ВИЧ-инфицированных). Наиболее типичная локализация инфекции у человека — дистальные отделы тонкой кишки. У пациентов с выраженными им-мунодефицитами может быть инфицирован весь ЖКТ — от ротоглотки до слизистой оболочки прямой кишки.
Диагностика криптоспоридиоза в большинстве случаев основана на обнаружении ооцист криптоспоридий в испражнениях и/или (значительно реже) в биоптате слизистой оболочки тонкой кишки при синдроме водянистой диареи. Используют микроскопию приготовленных препаратов, окрашенных по Граму. В большинстве случаев данный метод окраски не позволяет выявить ооцисты, вследствие их слабой способности удерживать краситель и невозможности отличить их от дрожжеподобных грибов. Поэтому применяют окраску на кислотоустойчивость. При таком методе окраски ооцисты криптоспоридий окрашиваются в красный или розовый цвет и хорошо видны на сине-фиолетовом фоне, в который окрашиваются другие микроорганизмы и содержимое кишечника.
При остром криптоспоридиозе количество ооцист в фекалиях велико, что позволяет легко их обнаружить при микроскопии окрашенных препаратов. Однако при хроническом криптоспоридиозе с лёгким течением, когда количество ооцист в кале мало, для повышения вероятности их обнаружения необходимо использовать методики обогащения. В последние годы для диагностики криптоспоридиоза стали часто использовать серологические методы.
Криптоспоридиоз желчевыводящих путей может проявляться холециститом, значительно реже гепатитом (с повышением концентрации билирубина, активности АСТ, АЛТ, щелочной фосфатазы в крови) и склеро-зирующим холангитом. Для диагностики билиарного криптоспоридиоза исследуют биоптаты печени и жёлчь, где можно обнаружить криптоспоридии в различных стадиях развития.




Профилактика
Вакцина против возбудителя заболевания не создана. Профилактика амебиаза включает такие мероприятия:
- госпитализация и изоляция больных, их лечение до исчезновения возбудителей в фекалиях;
- выявление и лечение носителей болезни;
- запрет лицам, перенесшим амебиаз, работать на предприятиях общественного питания;
- тщательное соблюдение личной гигиены, употребление только кипяченой воды, особенно при пребывании в странах с жарким климатом;
- во время туристических поездок в опасные районы не есть уже помытые кем-то овощи и фрукты, тщательно мыть их перед употреблением, для питья из бутылок с водой использовать соломинку, не употреблять напитки со льдом или газированные, не есть молоко, сыр и другие непастеризованные продукты, не покупать еду на улице.
Самолечение амебиаза недопустимо. При появлении первых признаков болезни необходимо обратиться к врачу.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Характеристика возбудителя Entamoeba histolytica и патологического процесса
Возбудитель амебиаза – Entamoeba histolytica – патогенный паразитический анаэробный тип амебозои. Жизненный цикл E. histolytica включает в себя образование цист и трофозоитов, которые передаются в фекалии.
Цисты во внешней среде могут жить от нескольких дней до нескольких недель. Особенно долго сохраняются во влажной среде – почве, воде. Именно они в основном отвечают за передачу заболевания.
Трофозоиты относятся к активной форме патогена.Они выживают только в организме хозяина и свежих фекалиях.
Заражение происходит при проглатывании цист и после высвобождения из них трофозоитов в пищеварительный тракт. Трофозоиты перемещаются в терминальные области подвздошной кишки и заселяют толстую кишку. Здесь они существуют на поверхности слизистого слоя, питаются кишечными бактериями, остатками пищи, не вызывая заболевания.
По неустановленным причинам (предположительно иммуносупрессия, длительные инфекционные заболевания, ослабляющие иммунитет, стрессовые состояния, авитаминоз, хронические патологии, перегревание/переохлаждение) происходит перемещение трофозоитов через слизистый слой к эпителиальным клеткам, где начинается развитие патологического процесса. Приблизительно у 10% пациентов развиваются тяжелые активные формы амебиаза, остальные продолжают быть бессимптомными носителями инфекции.
Патологический процесс обусловлен разрушением вначале эпителиальных клеток под действием ферментов, которые обычно способствуют и необходимы для переваривания бактерий внутри простейших. Происходит лизис, некроз и апоптоз клеток.
Вначале образуются язвенные поражения (колит, дизентерия), затем возбудитель вследствие дальнейшего разрушения тканей, проникает в кровеносное русло. Чаще всего трофозоиты переносятся в печень, где вызывают тяжелые поражения.
Амебиаз
Причины болезни
Не застрахован от беды ни один улей, но всё же нужно четко знать предпосылки болезни, понимать, что стало причиной возникновения заболевания. Нужно помнить, что зараженная пчела уже не подлежит лечению. После поражения мальпигиевых сосудов наступает не мгновенная, но неминуемая смерть насекомого. Итак, предтечи болезни:
- некачественный корм;
- похолодание;
- нозематоз.

Зараженная пчела уже не подлежит лечению
Нозематоз – тоже инвазионная болезнь, вызываемая другими микроорганизмами. Она также очень опасна. И она тоже частично связана с поражением мальпигиев. На почве неё может возникнуть и амебиаз. Конечно, были перечислены только условия, в которых активно развивается болезнь. Причиной заболевания являются цисты, которые попадают внутрь взрослой особи через:
- корм;
- воду;
- инвентарь.
То есть в ряде случаев причиной заражения может стать сам человек, который использовал нечистый инвентарь. Нужно быть осторожным даже в тех случаях, когда вы покупаете бывшие в употреблении вспомогательные инструменты и спецодежду. Всё это должно проходить предварительную дезинфекцию. Только в этом случае можно гарантировать то, что пасечник не навредит улью и пасеке в целом.
Этиология амебиаза
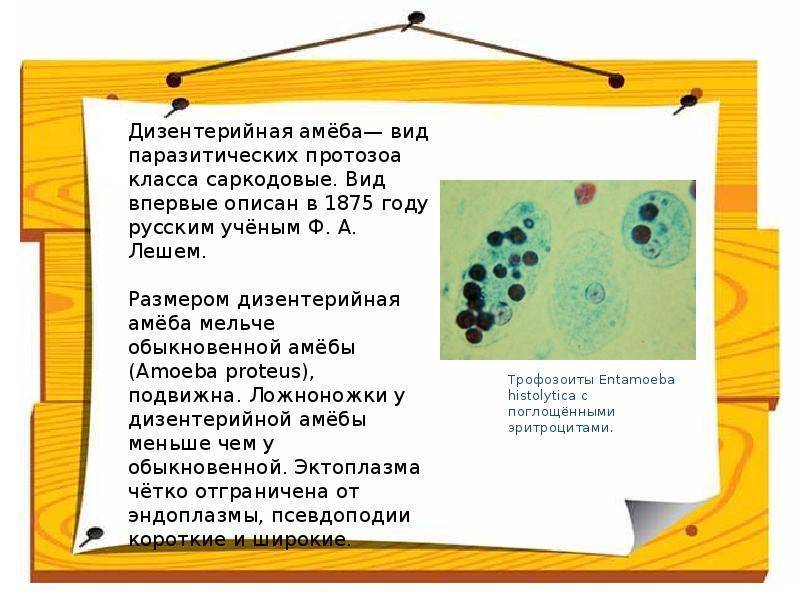
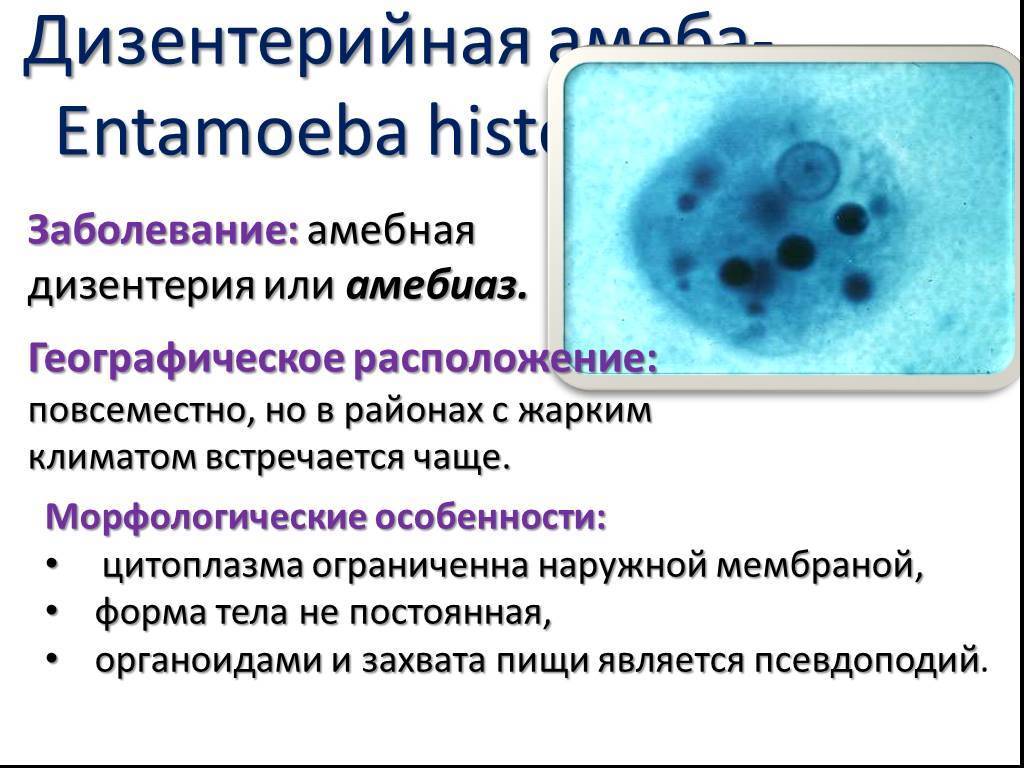
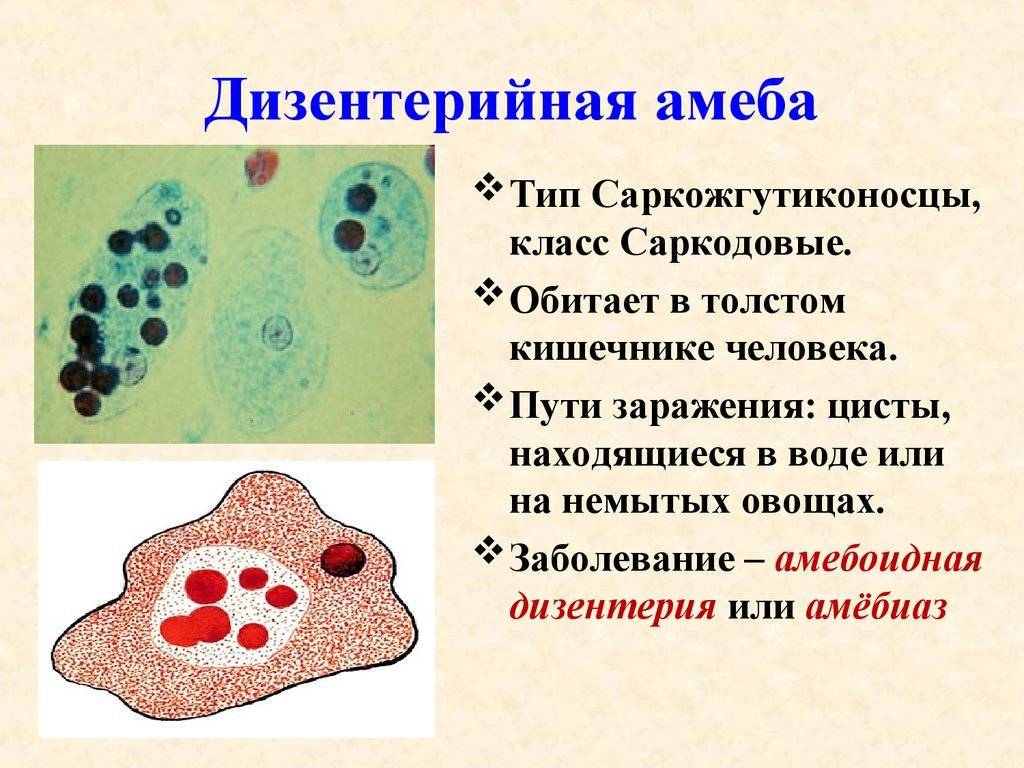
Возбудитель амебиаза Entamoeba histolytica, дизентерийная амеба (синоним: Amoeba coli, Entamoeba dysenteriae, Entamoeba tetragena). Entamoeba histolytica принадлежит к семейству Entamoebidae, отряду Amoebida, подклассу Rhizopoda, классу Sarcodina, типу Protozoa. Возбудитель амебиаза описан в 1875 году русским ученым Ф. А. Лешем. Леш экспериментально доказал патогенность амебы, обнаруженной у больного кровавым поносом.
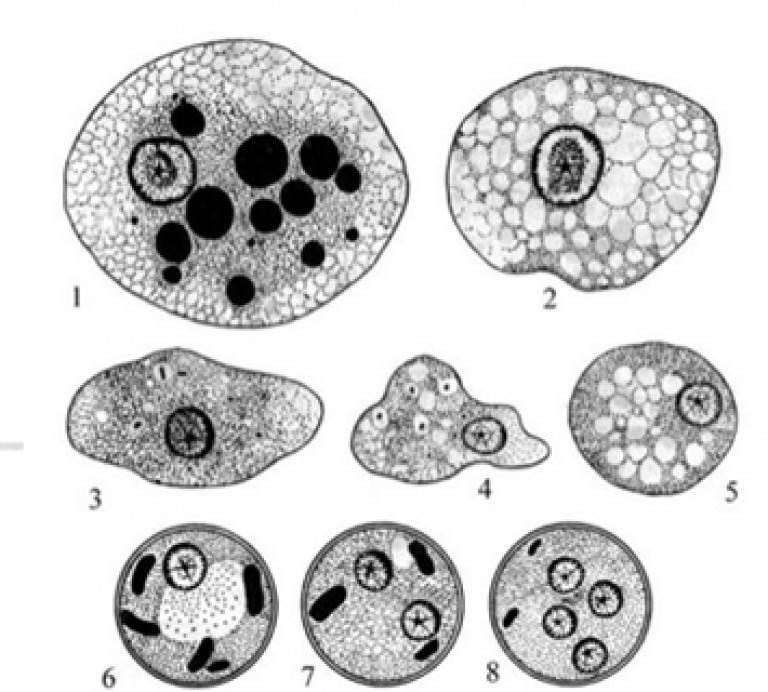
В цикле развития E. histolytica имеются две стадии: вегетативная и стадия покоя, или цисты. В вегетативной стадии различают следующие формы: тканевую, большую вегетативную, просветную и предцистную. Тканевая и большая вегетативная формы обнаруживаются при остром амебиазе, просветная и предцистная формы — в период реконвалесценции и у цистовыделителей.
Рис. 1. Entamoeba histolytica — вегетативная стадия: 1 — тканевая форма; 2 — большая вегетативная форма; 3 — просветная форма; 4 — предцистная форма
Тканевая форма (рис.1, 1) обнаруживается при гистологическом исследовании участков пораженных тканей. Иногда тканевую форму можно обнаружить в выделениях из кишечника. Тканевая форма имеет размер 20—25 мкм. Цитоплазма гомогенная без заглоченных частиц, по периферии имеется узкий ободок эктоплазмы. В свежих препаратах можно наблюдать эктоплазматические псевдоподии, активные поступательные движения. На окрашенных гематоксилином препаратах цитоплазма серого цвета, ядро в виде правильного кольца черного цвета с маленькой кариосомой в центре.
Большая вегетативная форма (рис. 1, 2). Размер 30—60 мкм. У свежевыделенной амебы ясно видно разделение цитоплазмы на экто- и эндоплазму. В последней могут быть видны фагоцитированные эритроциты; такие амебы называются эритрофагами. В окрашенных препаратах морфологические признаки цитоплазмы и ядра сходны с таковыми у тканевой формы. Эритроциты окрашиваются в черный цвет.
Просветная форма (рис. 1, 3) может быть обнаружена в фекалиях цистоносителей после приема слабительного. Размер 15—20 мкм. Цитоплазма мелко вакуолизирована. В спокойном состоянии разделения цитоплазмы на экто- и эндоплазму не видно. При движении образует эктоплазматические псевдоподии. Эритроцитов не фагоцитирует. Строение ядра такое же, как у тканевой формы.
Предцистная форма (рис. 1, 4). Размер 15—20 мкм. Цитоплазма гомогенная без вакуолей и фагоцитированных частиц. У свежих амеб движение слабо выражено. Ядро такое же, как у других форм.
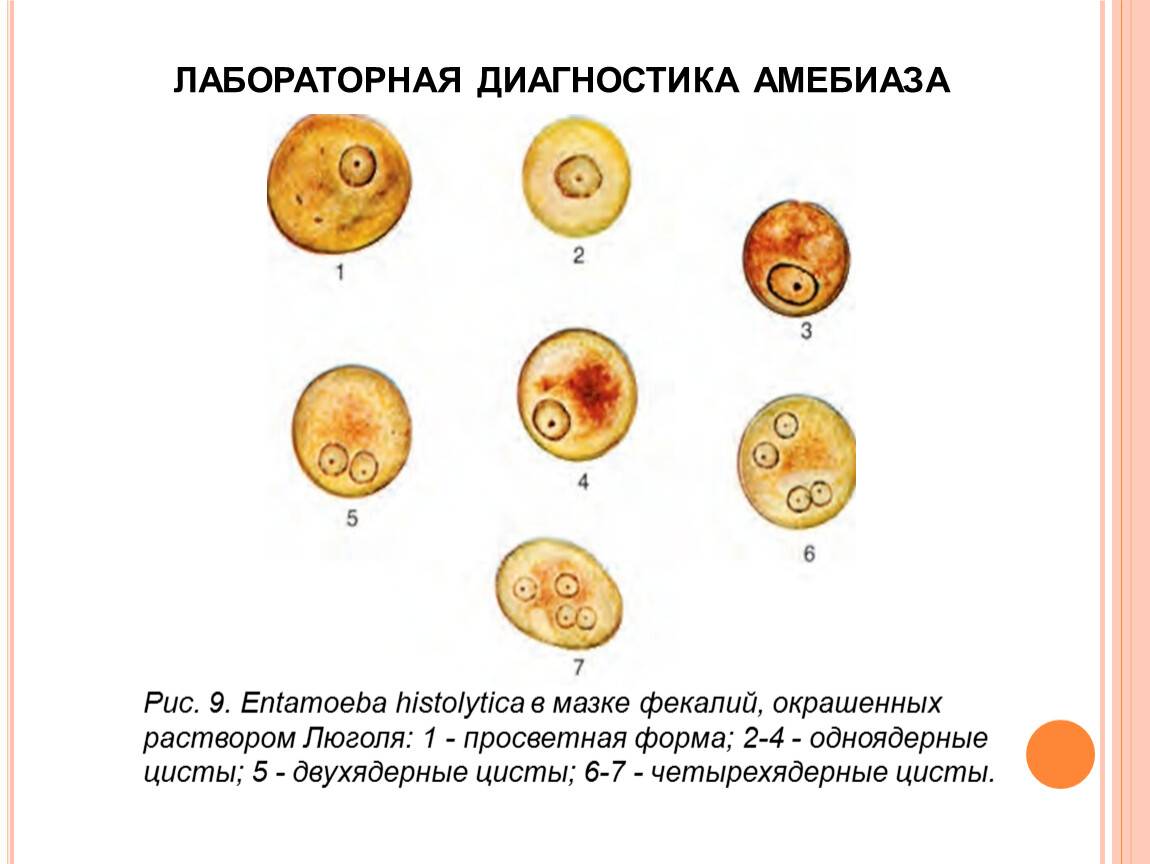
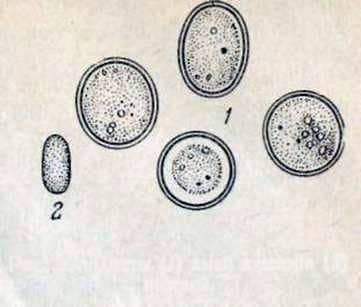
Рис. 2. Entamoeba histolytica — цисты (сверху вниз): 1, 2, 3 и 4-ядерные
Цисты обнаруживаются у больных в период реконвалесценции или у цистоносителей. Форма круглая, редко овальная. Размер 9—14 мкм. В зависимости от зрелости цисты имеют от 1 до 4 ядер (рис. 2). Строение ядер такое же, как у вегетативных форм. В цистах имеется гликоген и хроматоидные тела, последние в окрашенных препаратах имеют вид палочек или брусочков черного цвета.